какие лекарства нельзя принимать при тромбоцитопении список
Тромбоцитарные нарушения на фоне приема лекарственных препаратов
Тромбоциты (кровяные пластинки) – одно из важнейших звеньев свертывающей системы крови. Собираясь и склеиваясь между собой в плотный сгусток на месте нарушения целостности сосуда, они предотвращают опасные для организма кровопотери. Снижение их количества в крови – тромбоцитопения, и/или их функциональная неполноценность – тромбоцитопатии приводят к нарушению гемостаза различной степени выраженности, от легкой кровоточивости до жизнеугрожающих состояний.
Существует целый ряд первичных, как правило, наследственных форм тромбоцитарных нарушений, они также могут развиваться и вторично, вследствие заболеваний – гемобластозов, аутоиммунных и инфекционных патологий, болезней печени и почек, разнообразных интоксикаций, как осложнение гемотрансфузий и многих других причин.
Особую группу составляют нарушения, развивающиеся на фоне приема определенных лекарственных средств. Так, к патологии тромбоцитов может приводить применение следующих фармпрепаратов:
Симптомы
Признаки тромбоцитарных нарушений в первую очередь проявляются в виде так называемого геморрагического синдрома, который в данном случае приобретает некоторые специфические отличия.
Диагностика
Для диагностики тромбоцитарных нарушений необходимы:
— общеклинический анализ крови, причем подсчет тромбоцитов должен осуществляться в ручном режиме;
— изучение морфологии тромбоцитов, в т.ч. под электронным микроскопом;
— определение времени жизни тромбоцитов;
— оптическая агрегометрия, оценка реакции освобождения тромбоцитарных факторов;
— определение уровня сывороточных антител;
— аспирация или трепанобиопсия костного мозга и др. методы.
Лечение
Для ликвидации последствий используются:
Тромбоцитопения
Тромбоцитопения — это отдельное заболевание либо симптом другой болезни, который характеризуется низким уровнем тромбоцитов (меньше 150 000 единиц в микролитре). Состояние сопровождается высокой кровоточивостью, а также медленной остановкой кровотечений из небольших сосудов.
Группы риска
Чаще всего болезнь проявляется либо в дошкольном возрасте, либо после сорока лет. У детей тромбоцитопения встречается намного реже — это около 50 случаев на миллион. Женщины страдают этим состоянием чаще — в три раза больше, чем мужчины.
Симптомы
К симптомам тромбоцитопении относятся:
Все перечисленные симптомы могут указывать и на другие заболевания — как сопутствующие тромбоцитопении, так и самостоятельные. Осложняет ситуацию и то, что причин и механизмов развития этого состояния очень много. В медицине различают несколько видов такого заболевания.
Классификация тромбоцитопении
В основе этих состояний находятся болезни генетического происхождения. Это могут быть аномалия Мея-Хегглина, синдром Бернара-Сулье, синдром Вискотта-Олдрича, TAR-синдром, а также врожденная амегакариоцитарная тромбоцитопения.
У каждой из этих болезней есть множество особенностей. Например, синдром Вискотта-Олдрича наблюдается исключительно у мальчиков и встречается в четырех-десяти случаях на один миллион. Синдром Бернара-Сулье может развиться только у малыша, который получил измененный ген от обоих родителей, а аномалия Мея-Хегглина может развиться в 50% случаев при условии, что только у одного родителя есть для этого предпосылки.
Как правило, все перечисленные заболевания имеют среди симптомов не только низкий уровень тромбоцитов, но и еще ряд других патологических состояний, а потому требуют особенного лечения.
Продуктивные тромбоцитопении
Их тоже вызывает огромный список причин и факторов самого разного происхождения. Все они связаны с тем, что в красном костном мозге нарушены процессы образования тромбоцитов.
Например, сюда можно отнести некоторые виды анемий, метастазы рака, острый лейкоз, прием цитостатических медикаментов. Есть даже такие факторы, как радиация или злоупотребление алкоголем.
Например, при остром лейкозе болезнь кровеносной системы обеспечивает мутацию стволовой клетки костного мозга. Из-за этого она делится и начинает вытеснять кроветворные клетки. В результате уменьшается количество не только тромбоцитов, но и лейкоцитов, эритроцитов, лимфоцитов. Такое состояние имеет свое название — панцитопения. То есть иммунная тромбоцитопения в данном случае является его частью.
Если речь о влиянии медикаментов, то чаще всего снижение уровня тромбоцитов вызывают препараты из таких групп:
Более того, есть еще и такой фактор, как повышенная чувствительность к некоторым медикаментам. Обычно он изначально определяется своеобразной генетической предрасположенностью, но встречается это довольно редко.
Когда мы говорим о радиации, то речь идет не только о пребывании человека в опасных зонах, но и о лечении лучевой терапией. При разрушении опухолей могут быть затронуты кроветворные клетки красного мозга, поэтому состояние, когда уровень тромбоцитов падает, может становиться побочным эффектом лечения онкологических заболеваний.
Развитие симптомов тромбоцитопении при злоупотреблении алкоголем чаще всего случается на фоне запоев и связано с высоким уровнем этилового спирта в крови. Он негативно и длительно воздействует на костный мозг и обычно вызывает временное понижение тромбоцитов. Если запои становятся частыми и слишком длительными, есть риск, что изменения будут необратимыми.
Тромбоцитопении разрушения
Тут речь идет об активном разрушении тромбоцитов, которое обычно наблюдается в селезенке. Такие процессы тоже вызываются большим количеством факторов. Среди них прием отдельных лекарств, некоторые вирусы, синдром Фишера-Эванса и т. д.
Отдельного рассмотрения стоит идиопатическая тромбоцитопения. Это тот случай, когда установить причину даже при огромном числе возможных вариантов не представляется возможным. При этом врачи отмечают, что даже в такой ситуации наблюдается действие провоцирующих факторов. Например, проблема проявляется после бактериальных и вирусных инфекций, профилактических прививок, употребления ряда медикаментов, переохлаждения или длительного нахождения на солнце.
Встречается такое состояние и у новорожденных. Оно начинает формироваться еще в утробе матери, когда антитела в ее организме вызывают разрушение тромбоцитов у ребенка.
Синдром Фишера-Эванса также не является самостоятельной причиной, поскольку он сам — это следствие разных системных заболеваний. Такой синдром встречается при системной красной волчанке, ревматоидном артрите, но в ряде случаев может быть и самостоятельным отклонением.
Что касается вирусов, то к понижению уровня тромбоцитов могут привести краснуха, ветряная оспа, корь, грипп. Иногда это реакция на вакцинацию, хоть такой механизм описывается довольно редко и почти не встречается.
Тромбоцитопении потребления
Тут механизм, следующий: тромбоциты по какой-то причине, начинают активироваться в сосудистом русле. В ответ на это красный костный мозг начинает их активно вырабатывать — и в результате его возможности потихоньку истощаются. После этого уровень красных клеток начинает падать.
Одна из причин тромбоцитопении потребления — ДВС-синдром. Он расшифровывается, как синдром диссеминированного внутрисосудистого свертывания. А развиваться может на фоне сильного разрушения тканей в процессе операций, ожогов, травм, из-за тяжелых инфекций, при химиотерапии, пересадке органов и т. д. То есть и здесь в основе множество причин, которые способны вызвать понижение уровня тромбоцитов в крови.
Тромбоцитопении перераспределения
Если очень просто объяснить этот механизм, то он выглядит так: на фоне каких-то причин у больного увеличивается селезенка. И если в обычных условиях она хранит до 30% тромбоцитов, то в увеличенном состоянии задерживает до 90% этих клеток. При этом система не видит, что тромбоцитов недостаточно, и не запускает компенсаторный механизм.
В основе механизма также лежат разные причины: цирроз печени, некоторые инфекции вроде туберкулеза, аутоиммунные болезни (системная красная волчанка), опухоли кровеносной системы, алкоголизм.
Тромбоцитопения разведения
Это состояние обычно наблюдается у людей, которым делают большое количество переливаний разных жидкостей: например, плазмы, плазмозаменителей и др. В результате уровень тромбоцитов снижается из-за банального разведения крови.
Учитывая огромное количество причин, которыми может быть вызвана иммунная тромбоцитопения (а мы назвали далеко не все варианты), пациент с ее симптомами должен немедленно обратиться к врачу, который найдет суть проблемы и назначит эффективное лечение.
Диагностика
Поскольку причин очень много, назвать детально диагностические мероприятия не представляется возможным — все будет зависеть от конкретной ситуации. Но можно выделить основные составляющие диагностики:
Диагностика заболевания начинается с посещения врача-терапевта, который по опросу, первичным обследованиям и анализам уже назначает посещение других специалистов.
Лечение и степени тяжести
Лечение тромбоцитопении чаще всего сводится к выявлению первичного заболевания и его лечению, а также к устранению различных неприятных симптомов.
В процессе также важно учесть, что степени тяжести тромбоцитопении бывают разными:

Средняя степень. В данном случае концентрация составляет 20-50 тыс. единиц тромбоцитов в микролитре. При таком условии наблюдаются кровоточивость десен, носовые кровотечения. Если случаются травмы и ушибы, образовываются серьезные кровоизлияния в кожу. На этом этапе может назначаться медикаментозная терапия.
Тяжелая степень. Концентрация тромбоцитов ниже 20 тысяч, кровоизлияния спонтанные и сильные. При этом сам пациент может чувствовать себя вполне комфортно, не жалуется на плохое самочувствие, но анализы показывают, что ему требуется помощь.
Поскольку лечение тромбоцитопении требует максимально тщательной и детальной диагностики, важно выбрать современную клинику, в которой вам помогут. АО «Медицина» в Москве — как раз то место, где вы сможете получить квалифицированную помощь лучших специалистов. В клинике есть все необходимое и для обследования, и для лечения каждого пациента.
Вопросы и ответы
Каковы прогнозы при тромбоцитопении?
Однозначно ответить на этот вопрос нельзя. Прогнозы можно рассчитывать исключительно на основании того заболевания или фактора, который лежит в основе симптома. Но обычно при должном лечении пациент живет долгую и вполне комфортную жизнь.
Как лечить тромбоцитопению?
Лечение определяется только после всесторонней диагностики — когда врачи понимают, что лежит в основе проблемы. Работа обычно ведется не с самим симптомом, а с первичным заболеванием или синдромом.
Есть ли народные средства, которые помогут избавиться от тромбоцитопении?
Нет, таких народных средств не существует. Пациенту, который заметил у себя симптомы аутоиммунной тромбоцитопении, необходимо немедленно обратиться к врачу и начать обследование. В ряде случаев это заболевание может быть опасным не только для здоровья, но и для жизни. Не затягивайте — обращайтесь в АО «Медицина»!
Лекарственно-индуцированная тромбоцитопения
Тромбоцитопения характеризуется снижением количества тромбоцитов менее 150×10 9 /л, которое сопровождается увеличением риска кровотечений. Одной из причин тромбоцитопении могут быть лекарственные средства (ЛС), в том числе некоторые антимикробные препараты, антиагреганты, хинины, нестероидные противовоспалительные препараты, антиконвульсанты, анальгетики, химиотерапевтические средства, иммунодепрессанты и др. Распространенность лекарственно-индуцированной тромбоцитопении составляет 10 случаев на 1 млн человек в год. К факторам риска относят длительность приема и дозу препарата, старческий возраст и межлекарственное взаимодействие. Лабораторные исследования при лекарственно-индуцированной тромбоцитопении могут включать определение антител к гликопротеинам тромбоцитов и тромбоцитассоциированного IgG. Профилактика лекарственно-индуцированной тромбоцитопении предполагает отказ от применения ЛС, ассоциированного с высоким риском ее развития, или его замену на другой препарат, не дающий такого побочного эффекта. Если полностью отказаться от приема препарата невозможно, необходимо свести к минимуму риск развития тромбоцитопении, снизив дозировку препарата, либо назначить коррекционную терапию.
В 1998 году N. George и соавт. опубликовали обширный список лекарственных средств (ЛС), вызывающих тромбоцитопению [4], который постоянно обновляется и дополняется [5]. Классы ЛС, лечение которыми может сопровождаться тромбоцитопенией, включают в себя хинины, антимикробные препараты, антиагреганты, нестероидные противовоспалительные препараты (НПВП), антиконвульсанты, анальгетики, гепарин, химиотерапевтические ЛС, иммунодепрессанты и др. (табл. 1) [6].
Эпидемиология
Хотя тромбоцитопения является побочным эффектом многих ЛС, она наблюдается все же редко. Точная частота лекарственноиндуцированной тромбоцитопении неизве ст на, но приблизительно составляет 10 случаев на 1 млн человек в год [3,6]. Риск развития тромбоцитопении варьируется в широких пределах и зависит от конкретного препарата. Например, при лечении триметопримом/сульфаметоксазолом (ко-тримоксазолом) риск тромбоцитопении достигает 38 случаев на 1 млн пациентов, а при приеме хинина или хинидина – 26 случаев на 1 млн пациентов [6].
Механизмы развития тромбоцитопении
Выделяют иммунологические и неиммунологические механизмы развития лекарственно-индуцированной тромбоцитопении (табл. 2).
| Лекарственные средства | Механизм |
|---|---|
| Абциксимаб, эптифибатид, тирофибан | Лекарственно-зависимое распознавание Fab фрагмента и неоэпитопа ГПIIb/IIIa |
| Хлорамфеникол, линезолид | Нарушение митохондриального дыхания |
| Соли золота, прокаинамид | Аутоантитела |
| Гепарин, низкомолекулярный гепарин | Антитела, направленные против эпитопа, сформированного комплексом гепарина и ФТ4 |
| Хинин, хинидин, сульфаниламиды, НПВП, ацетаминофен (парацетамол) | Образование сложного эпитопа |
| Вальпроевая кислота, амиодарон | Неидиосинкразический дозо-зависимый |
| Ванкомицин | Ванкомицин-зависимые антитела против ГП IIb/IIIa |
Тирофибан и эптифибатид взаимодействуют на ГПIIb/IIIa с сайтом связывания аминокислотного фрагмента аргинин-глицин-аспарагиновая кислота и тем самым служат антагонистами связывания фибриногена и, соответственно, агрегации тромбоцитов [31]. Лекарственно-зависимые антитела могут распознавать несколько эпитопов благодаря конформационным изменениям, присущим тирофибану и эптифибатиду [31,33]. Как возможные причины тромбоцитопении рассматриваются и другие механизмы, не связанные с аутоиммунными реакциями, однако точный механизм ее развития остается неизвестным [31].
Клиническая картина, лабораторная диагностика и дифференциальный диагноз
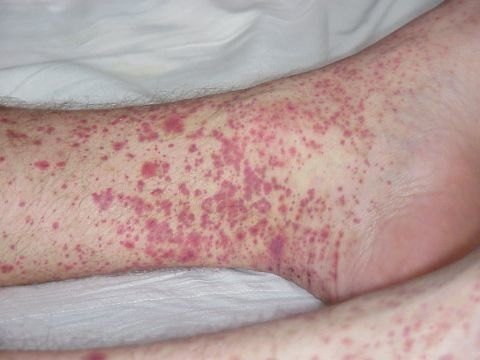
Лекарственно-индуцированная тромбоцитопения обычно развивается в течение 1-2 недель после приема ЛС, однако симптомы могут возникнуть и непосредственно после введения препарата (табл. 3). У пациентов наблюдаются петехии, экхимозы и пурпура, а также носовое кровотечение, гематурия, кровоточивость десен и гематохезия. Риск развития кровотечений у пациентов с лекарственно-индуцированной тромбоцитопенией, не ассоциированной с приемом гепарина, составляет в среднем 9%, а связанная с ним смертность – 0,8% [4,5]. У половины пациентов с ГИТ наблюдают развитие тромботических осложнений [56], причем венозные тромбозы, в частности тромбоэмболия легочной артерии, встречаются чаще артериальных. Риск возникновения тромботических осложнений сохраняется в течение несколько недель после восстановления количества тромбоцитов [56]. ТТП ассоциируется с развитием инсульта, инфаркта миокарда и почечной недостаточности. При отсутствии лечения смертность пациентов с ТТП составляет около 90% [40,41]. Считается, что плазмаферез при хинин-индуцированной ТТП увеличивает выживаемость с 25% до 100% [49], однако неврологические симптомы и почечная недостаточность могут сохраняться после лечения [45].
| Общие проявления | Тромбоцитопения средней степени тяжести | Тяжелая тромбоцитопения | ГИТ – специфические симптомы |
|---|---|---|---|
| Озноб, головокружение, усталость, лихорадка, тошнота, рвота | Экхимозы, микрогематурия, петехии, пурпура | Носовое кровотечение, пурпура кровоточивость десен, макрогематурия, кровянистый стул, меноррагия, забрюшинное кровотечение | Анафилаксия, гангрена, некроз кожи, тромбоз глубоких вен конечностей, тромбоэмболия легочной артерии |
Поскольку ГИТ в прогностическом плане является неблагоприятным состоянием и представляет собой одну из важнейших проблем в сфере интервенционной кардиологии и интенсивной терапии пациентов кардиологического профиля, то актуальным является внедрение в клиническую практику стандартизированной системы оценки риска возникновения ГИТ. Для характеристики признаков ГИТ может быть использована шкала 4Т: (1) относительное снижение количества тромбоцитов; (2) время начала снижения количества тромбоцитов; (3) наличие или отсутствие тромбоза; (4) другие причины. Каждый пункт оценивается в баллах от 0 до 2. Чем больше сумма баллов, тем выше риск возникновения ГИТ [22].
Большое значение в ранней диагностике лекарственно-индуцированной тромбоцитопении имеет информированность пациента, который(ая) должен(на) обращать внимание на необычные кровоподтеки, обильные или длительные менструации, длительное кровотечение из десен после чистки зубов или зубной нитью и продолжительное кровотечение из незначительного пореза. В таких случаях следует немедленно связаться со своим лечащим врачом.
Дифференциальный диагноз между снижением продукции тромбоцитов, увеличением деструкции тромбоцитов, секвестрацией тромбоцитов селезенкой или гемодилюцией, как правило, проводится с учетом результатов общего анализа крови, включая количество тромбоцитов и гематокрит, исследования селезенки и данных трепанобиопсии костного мозга. Резкое снижение количества тромбоцитов может указывать на их массивное разрушение различного генеза. Снижение числа мегакариоцитов в биоптате костного мозга и наличие панцитопении свидетельствует о развитии тромбоцитопении по гипопродуктивному типу. Спленомегалия может приводить к развитию тромбоцитопении на фоне перераспределения кровотока в сосудистых бассейнах селезенки. Гемодилюция может быть результатом введения растворов коллоидов, кристаллоидов или продуктов тромбоцитов, что приводит к относительной тромбоцитопении. Следует учитывать, что тромбоцитопения, развивающаяся на фоне терапии ЛС, которые могут вызывать снижение количества тромбоцитов крови, не всегда связана именно с приемом подобных препаратов.
Лекарственно-индуцированная тромбоцитопения чаще является диагнозом исключения. Список для дифференциального диагноза обширен и включает такие заболевания, как острый лимфоидный лейкоз, острый миелолейкоз, апластическую анемию, хроническую печеночную недостаточность, хронический лейкоз, нарушение кроветворения, синдром диссеминированного внутрисосудистого свертывания, заболевания печени, ВИЧ-инфекцию, иммунную (идиопатическую) тромбоцитопеническую пурпуру, введение катетера в легочные артерии, лимфомы, метастазы, миелодиспластический синдром, миелопролиферативные синдромы, беременность, протезирование клапанов, псевдотромбоцитопению, сепсис, спленомегалию, васкулиты [22, 34,52].
Лабораторное подтверждение лекарственно-индуцированной тромбоцитопении вызывает большие слож ности из-за отсутствия лекарственно-зависимых антитромбоцитарных антител для тестирования. Необходимо тщательно оценить данные истории болезни пациента с тромбоцитопенией, чтобы определить все возможные причины ее развития, в том числе связь с лекарственной терапией. Лабораторные исследования при лекарственно-индуцированной тромбоцитопении могут включать определение ГП-специфических антител к тромбоцитам и лекарственно-индуцированного увеличения тромбоцит-ассоциированного IgG [52]. При ГИТ определяют секрецию тромбоцитами C-серотонина или антитела к комплексу ФТ4-гепарин. Прог нос тическая ценность положительных результатов данных анализов составляет 89-100% и 10-93%, соответственно [21,52], а прогностическая ценность отрицательных результатов – 80% и 95%, [21].
Факторы риска
Факторы риска развития лекарственно-индуцированной тромбоцитопении отличаются при применении разных ЛС [53]. Так, риск развития тромбоцитопении зависит от концентрации в плазме такролимуса, циклоспорина, сиролимуса и вальпроевой кислоты [41,48]. Риск развития лекарственно-индуцированной тромбоцитопении на фоне применения вальпроевой кислоты увеличивается при использовании ее в дозе более 1000 мг/сут, сопутствующем применении ацетилсалициловой кислоты, а также у пациентов старческого возраста [54]. Риск развития лекарственно-индуцированной тромбоцитопении при лечении линезолидом ассоциируется с длительностью терапии (более 2
недель) [55]. Риск развития лекарственно-индуцированной тромбоцитопении на фоне использования гепарина или НМГ увеличивается при наличии в анамнезе ГИТ и предшествующем (особенно в течение предыдущих 100 дней) использовании этих препаратов [56]. У паци ентов, получающих ингибиторы фибриногена, вероятность развития тромбоцитопении выше при одновременном применении ацетилсалициловой кислоты или гепарина, а также при проведении внутриаортальной баллонной контрпульсации [35,36].
Профилактика и лечение
Многие часто назначаемые препараты могут вызывать лекарственно-индуцированную тромбоцитопению, поэтому ее профилактика является сложной задачей. В отличие от тромбоцитопении, ассоциированной с приемом многих других ЛС, тромбоцитопения, вызванная химиотерапевтическими препаратами, предсказуема, что позволяет избежать резкого снижения числа тромбоцитов в крови путем коррекции доз ЛС. Для лечения тяжелой тромбоцитопении, развивающейся на фоне химиотерапии, может быть использован опрелвекин (интерлейкин-11), который способствует росту и дифференцировке мегакариоцитов [57,58]. Его назначают в дозе 50 мкг/кг один раз в сутки подкожно спустя 6-24 часа после завершения химиотерапии (не более 21 дня). Терапия препаратом должна быть прекращена, как минимум, за два дня до очередного курса химиотерапии. В Российской Федерации этот препарат не зарегистрирован.
В случае развития лекарственно-индуцированной тромбоцитопении необходимо прекратить прием ЛС, предположительно вызывающего тромбоцитопению. В большинстве случаев количество тромбоцитов возвращается к исходному уровню относительно быстро – в среднем в течение 7 дней (от 1 до 30 дней) [3].
У всех пациентов, получающих нефракционированный гепарин или НМГ, необходимо контролировать количество тромбоцитов в крови на 4-й и 14-й день терапии. Главная цель лечения ГИТ – предотвратить развитие тромботических осложнений путем снижения активации тромбоцитов и тромбина с помощью прямых ингибиторов тромбина (лепирудин, бивалирудин и аргатробан) или гепариноидов (анапароид) [21,59]. НМГ не следует назначать пациентам с ГИТ, учитывая высокую перекрестную реактивность с ФТ4 и антителами к гепарину [22,59]. Назначение варфарина возможно после разрешения тромбоцитопении, т.е. увеличения их количества >150000 × 10 9 /л). Если симптомы ГИТ не сохраняются до начала терапии варфарином, то может возникнуть молниеносная венозная гангрена конечности [22,52,60,61]. Прямые ингибиторы тромбина непосредственно связывают и инактивируют тромбин без участия антитромбина. Перекрестная реактивность между гепарином и прямыми ингибиторами тромбина отсутствует. Прямые ингибиторы тромбина и гепариноиды имеют короткий период полувыведения (25-80 мин) [22,56].
Лепирудин представляет собой рекомбинантное производное гирудина (т.е. белка пиявок). Препарат одобрен FDA для лечения ГИТ и связанных с ней тромбоэмболических осложнений. В опасных для жизни ситуациях возможно введение болюсной дозы 0,2 мг/кг. Рекомендуемая скорость инфузии составляет 0,10 мг/кг/ч. Активированное частичное тромбопластиновое время (АЧТВ) следует измерять каждые 4 часа, а затем каждые 4-5 периодов полувыведения ЛС [22,59]. Во многих исследованиях лечение лепирудином у пациентов с ГИТ приводило к снижению смертности, частоты тромбозов и ампутаций конечностей 64, но ассоциировалось с увеличением частоты кровотечений. Опубликованы сообщения об образовании антител к лепиридину при его повторном введении, а также после введения даже одной болюсной дозы, которое сопровождалось фатальными анафилактическими реакциями [64,65]. В связи с этим повторное введение препарата не рекомендуется.
Бивалирудин является синтетическим ингибитором тромбина и одобрен для применения при чрескожном коронарном вмешательстве у пациентов с ГИТ или повышенным риском ее развития [21]. Период полувыведения бивалирудина короче, чем лепирудина (25 и 80 мин, соответственно). Препарат подвергается фер ментативному метаболизму, поэтому у пациентов с почечной недостаточностью необходима лишь незначительные коррекция дозы [21,22,52]. При лечении ГИТ требуется болюсная доза, начальная скорость инфузии составляет от 0,15 до 0,2 мг/кг/ч, а при наличии почечной недостаточности – 0,03-0,1 мг/кг/ч. Необходимо контролировать АЧТВ, которое должно быть в 1,5-2,5 раза выше по сравнению с исходным уровнем [54,55].
Аргатробан также является прямым ингибитором тромбина [66] и используется для лечения и профилактики тромбозов у пациентов с ГИТ. Болюсная доза не требуется, а начальная скорость инфузии составляет 2 мкг/кг/мин. Для достижения целевых уровней АЧТВ дозы могут варьироваться от 0,5 до 2 мкг/кг/мин. В отличие от других прямых ингибиторов тромбина, аргатробан метаболизируется в печени. У пациентов с печеночной недостаточностью (7-11 баллов по шкале Чайлд-Пью) дозу следует уменьшить до 0,5 мкг/кг/мин. Препарат противопоказан пациентам с повышенной активностью аминотрансфераз более чем в 3 раза по сравнению с верхней границей нормы 69. АЧТВ следует поддерживать на уровне в 1,5-3 раза выше нормы. В клинических исследованиях у пациентов с ГИТ лечение аргатробаном приводило к снижению частоты тромботических осложнений [22,68,69].
Для лечения ГИТ также используется данапароид, который относится к группе гепариноидов [70]. Механизм действия препарата заключается в ингибировании активации фактора X через антитромбин [71].
Опыт применения пероральных антикоагулянтов прямого действия у пациентов с ГИТ ограничивается отдельными клиническими случаями, что не позволяет рекомендовать их использование для лечения этого состояния [72].
Тромбоцитопения является хорошо известным побочным эффектом химиотерапии. В зависимости от режима химиотерапии и количества предыдущих циклов количество тромбоцитов обычно постепенно возвращается к норме [73]. Однако в определенных ситуациях может потребоваться трансфузия тромбоцитной массы 75. Эксперты Американского общества клинических онкологов рекомендует проводить ее пациентам без признаков активного кровотечения, когда количество тромбоцитов снижается 9 /л [75]. При некоторых онкологических заболеваниях, таких как колоректальный рак, рак мочевого пузыря и меланома, трансфузия тромбоцитной массы возможна и при более высоком количестве тромбоцитов в крови [76]. Для безопасного оперативного вмешательства количество тромбоцитов должен быть не менее 40-50 × 10 9 /л [77]. Трансфузия тромбоцитной массы может сопровождаться лихорадкой, аллергическими реакциями, аллоиммунизацией и инфекциями [73] и не рекомендуется пациентам с ГИТ [78].
Глюкокортикостероиды (ГКС), например, метилпреднизолон в дозе 1 мг/кг внутривенно каждые 8 ч или преднизолон в дозе до 1 мг/кг/сут внутрь, и высокие дозы внутривенного иммуноглобулина применяли для лечения лекарственно-индуцированной тромбоцитопении, хотя польза их убедительно не доказана [73,79]. Часто бывает трудно провести дифференциальный диагноз между иммунной ТТП и лекарственно-индуцируемой тромбоцитопенией. Поскольку ГКС оказались полезными при лечении иммунной ТТП, их рекомендуют использовать, по крайней мере, до тех пор, пока не будет исключен этот диагноз [3]. Пациентам с иммунной ТТП может быть также назначен внутривенный иммуноглобулин в дозе 1 г/кг/сут [80]. У пациентов с тромбоцитопенией изучалась эффективность ромипластина и элтромбопага, которые регулируют синтез мегакариоцитов и тромбоцитов 83, однако их польза при лекарственно-индуцированной тромбоцитопении не установлена. Эти препараты могут применяться при хронической иммунной ТТП [84].
Заключение
В случае развития тромбоцитопении необходимо помнить о возможной ее ассоциации с приемом ЛС. Целесообразно провести анализ всех лекарственных назначений и при необходимости скорректировать схему фармакотерапии.
