как проверить миндалины можно проверить
Ангина (острый тонзиллит)
Терминология
Слово «гланды» широко распространено; особенно часто оно употребляется родителями детей с ЛОР-патологией (при этом подразумевается пара конкретных гланд), хотя в медицине, строго говоря, имеет нарицательный смысл и обозначает железы вообще, железы как таковые.
Две нёбные железы, или миндалины, или тонзиллы (tonsilla palatina), – являются важными элементами т.н. глоточного лимфоидного кольца (син. «лимфоэпителиальное кольцо Пирогова-Вальдейера»), выполняющего локально-иммунную и барьерную функции у входа в пищеварительный и дыхательный тракты. Небные миндалины испещрены и пронизаны сложно устроенными канальцами (лакунами, криптами) с открывающимися в них мешочками-фолликулами; такое строение способствует не только эффективному функционированию этого парного органа при достаточно компактных размерах, но и скоплениям экссудата, что на фоне неблагоприятных условий облегчает внедрение различных микроорганизмов и начало инфекционно-воспалительного процесса.
Быстро и бурно развивающееся воспаление пары небных миндалин носит название острый тонзиллит. В просторечье его гораздо чаще называют ангиной, – от лат. «сдавливать», «сжимать» (горло); данный термин также вполне официален и употребляется в международной медицинской документации, хотя со временем устаревает и будет, видимо, окончательно замещен диагнозом «тонзиллит», более точным и лучше отвечающим канонам медицинского словообразования.
Следует подчеркнуть, что тонзиллиты, как и другие воспалительные процессы, могут протекать с различной динамикой – в острой, подострой или хронической форме. Семантика слова «ангина» подразумевает именно острое течение; хронической ангины не бывает, тогда как хронический тонзиллит встречается сплошь и рядом, особенно в педиатрии.
Спорным остается вопрос о том, корректно ли называть ангиной обострение хронического тонзиллита: клиника сходная, но терапевтическая стратегия отличается от подхода к лечению первичного острого процесса.
Остается добавить, что такая жалоба, как боль в горле, и такой диагноз, как острый тонзиллит (ангина в той или иной клинической форме), являются одними из наиболее распространенных в практике ЛОР-врача.
Причины
Как следует из вышесказанного, ангина во всех случаях является инфекционно-воспалительным процессом. В роли патогена высевается, как правило, бета-гемолитический стрептококк, реже другие кокковые или палочковидные бактериальные культуры (стафилококк, пневмококк, условно-патогенная клебсиелла и т.д. ). Нередко инфекция оказывается полимикробной. Выделяют также специфические формы острого тонзиллита, – в качестве примера обычно приводится ангина Симановского-Плаута-Венсана (некротический язвенно-пленчатый фузоспирохетоз), вызываемая сочетанием анаэробной веретенообразной фузобактерии со спирохетой Венсана, колонизирующей полость рта.
Однако острый тонзиллит может быть не только бактериальным. Встречаются ангины грибковой, вирусной (герпетической, аденовирусной и пр.), а также комбинированной этиологии, – когда в роли симбиотических копатогенов выступают, например, кокки и грибки рода Candida.
Любой современный образованный человек, даже не будучи специалистом, с легкостью перечислит основные факторы риска: ослабление местного и общего иммунитета, наличие очагов хронической инфекции (особенно в непосредственной близости к миндалинам, т.е. в носоглотке, полости рта, органах слуха и зрения, верхних дыхательных путях, пищеводе и т.д.), курение, затруднения носового дыхания и, вообще, нарушения естественной вентиляции носоглотки, гиповитаминоз, несбалансированный рацион.
В отличие от первичной (простой, банальной) ангины, ангина вторичная (симптоматическая) развивается на фоне и вследствие скарлатины, мононуклеоза, агранулоцитоза и других заболеваний.
Учитывая многообразие потенциальных патогенов, возможны самые разные пути распространения инфекции, поэтому больной, если он лечится дома, должен быть максимально изолирован от контактов со здоровыми членами семьи (включая отдельную посуду, полотенце и т.д.).
Симптоматика
Ведущий симптом – боль в горле, особенно при глотании и приеме пищи. Интенсивность болевого синдрома может варьировать от вполне терпимой до выраженной. В разных случаях различается также выраженность симптомов общей интоксикации (повышение температуры тела от 37°C до 40°C и более, слабость, общее недомогание, головная боль, утрата аппетита, нарушения сна, увеличение и болезненность регионарных лимфоузлов) и локального воспаления в миндалинах (отечность, гиперемия).
Выше перечислены наиболее типичные, общие проявления острого тонзиллита. Прочие симптомы могут отличаться настолько существенно, что это служит основанием для выделения нескольких сравнительно самостоятельных клинических форм.
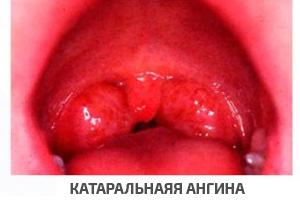
Катаральная ангина является наиболее распространенной и, к счастью, наименее тяжелой формой. Проявляется жжением, «першением» в горле, пересыханием слизистых ротоглотки, обложенностью языка, умеренной болью при глотании. Как правило, в синдроме инфекционной интоксикации, протекающего на фоне субфебрилитета, выражена астеническая составляющая. На миндалинах может появляться слизисто-гнойный налет. При достаточном иммунном отклике симптоматика редуцируется за несколько дней.
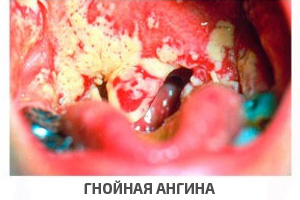
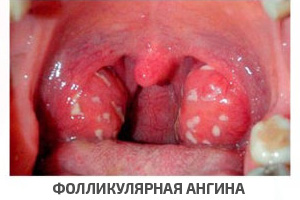
Фолликулярная ангина, также весьма распространенная, обычно манифестирует высокой температурой, резкой иррадиирующей болью в горле, выраженной клиникой интоксикации, лихорадочным состоянием (вплоть до симптомов угнетения центральной нервной системы), нарушениями со стороны ЖКТ, рвотой. Множественное нагноение мелких фолликулов придает миндалинам характерный вид «звездного неба»; спонтанное вскрытие приводит к скоплениям гноя. Активная фаза заболевания продолжается примерно неделю.
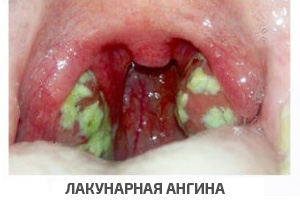
Лакунарная ангина представляет собой, по сути, более тяжелый вариант фолликулярной. Нередко добавляются боли в мышцах и суставах, кардиалгии. Миндалины, как правило, покрыты гнойным налетом в виде пленок.
Фибринозная ангина, в свою очередь, может рассматриваться как следующая фаза развития лакунарной ангины: образуется сплошной изжелта-белый налет, покрывающий не только миндалины, но и смежные участки.
Флегмонозная ангина характеризуется распространенным, диффузным гнойно-воспалительным процессом в паренхиме миндалины (чаще одной из двух). Нередко спазмируются мышцы височно-нижнечелюстного сустава. Течение тяжелое.
Гангренозная ангина (язвенно-некротический тонзиллит Венсана, см. выше) характеризуется массовым отмиранием клеток пораженной миндалины, гнилостным запахом изо рта, глубоким изъязвлением с образованием дефектов вследствие гнойного расплавления ткани. Температура тела в большинстве случаев остается умеренно повышенной или нормальной.
Герпетическая (вирусная) ангина встречается чаще у детей, отличается особенно острым началом и высокой контагиозностью, полиморфной выраженной симптоматикой (в т.ч. со стороны ЖКТ), которая, однако, быстро редуцируется. Миндалины покрыты мелкими красными воспаленными пузырьками.
Как это зачастую бывает в медицинской практике, распространенность и известность заболевания вовсе не гарантирует от тяжелых осложнений. Динамика острого тонзиллита может вылиться в интра- или паратонзиллярный абсцесс, спровоцировать запуск ревматического процесса, гломерулонефрита; быстрое распространение инфекции в некоторых случаях результирует менингитом или вторичными воспалениями иной локализации, а также жизнеугрожающим инфекционно-токсическим шоком или сепсисом.
Диагностика
Поскольку миндалины находятся в зоне прямой видимости, специалисту в большинстве случаев достаточно фарингоскопии (визуальный анализ состояния глоточной зоны), анамнеза и жалоб пациента, чтобы достоверно установить диагноз. В этих случаях, особенно если речь идет о вульгарной катаральной ангине, необходимости в дополнительных исследованиях нет. В более серьезных ситуациях обязательно назначается бактериальный посев, серологический анализ или ПЦР, – лабораторные исследования, позволяющие идентифицировать патоген(ы). Инструментальные исследования применяют по мере необходимости, как правило, при наличии или угрозе тяжелых осложнений.
Лечение
Этиопатогенетической терапией является подавление активности инфекционного агента. Однако необходимость применения антибиотиков при банальных первичных ангинах является, по ряду причин (лекарственная устойчивость распространенных патогенов, побочные эффекты и т.д.), весьма и весьма дискутабельным вопросом. В большинстве случаев целесообразна и вполне достаточна консервативная терапевтическая схема, включающая щадящий постельный режим, обильное питье и витаминизированную диету, полоскания (существует масса эффективных вариантов, включая фитотерапевтические), физиотерапевтические процедуры по показаниям. Симптоматически могут назначаться НПВС (нестероидные противовоспалительные средства).
Отдельной проблемой выступает целесообразность, в тех или иных ситуациях, хирургического удаления миндалин. На сайте Лахта Клиники данному вопросу посвящен специальный материал «Тонзиллэктомия».
Как проверить миндалины можно проверить
а) Исследование выполняют при хорошем освещении налобной ламой или при помощи лобного зеркала и двух шпателей. Обращают внимание на следующие особенности:
• цвет и симметричность губ и их подвижность, состояние кожи и слизистой оболочки, изменения поверхности, наличие изъязвлений, индурации, болезненности губ;
• состояние зубного ряда и прикус при разомкнутых губах. Проверяют также симметричность контуров челюстей, подвижность нижней челюсти и функцию ВНЧС;
• форму и подвижность языка при открытом рте. При парезе подъязычного нерва язык слегка отклоняется в парализованную сторону. Поднимают язык шпателем и осматривают дно полости рта, обращая внимание на оба подъязычных сосочка, поверхность и консистенцию языка, оценивают артикуляцию;
• особенности слизистой оболочки полости рта и щек, в частности цвет, влажность, наличие налета, изъязвлений, опухолей, нарушения чувствительности;
• состояние твердого и мягкого нёба. Проверяют симметричность иннервации обеих половин (при параличе мягкого нёба нёбный язычок отклоняется в здоровую сторону), функцию мышц глотки;
• с помощью шпателя осматривают верхнюю и нижнюю часть преддверия рта;
• проверяют состояние протока околоушной железы, открывающегося на уровне 2-го верхнего моляра;
• состояние нёбных и язычных миндалин, слизистой оболочки задней стенки глотки. В норме эти образования имеют оттенок от бледно-желтого до бледно-голубого, влажные и имеют характерный блеск. При патологии возможны сухость, наличие пленок, тусклых корочек, гнойных выделений.
б) Исследование нёбных миндалин. Левой рукой осторожно отдавливают заднелатеральную часть языка шпателем (надавливать на корень языка нельзя, так как это вызовет рвотный рефлекс). Как только становится видна тонзиллярная расщелина, вводят второй шпатель между ветвью нижней челюсти и миндалиной, краем его осторожно упираются в переднюю нёбную дужку латеральнее миндалины и выдавливают миндалину из миндаликовой ямки в полость рта.
Следует попытаться выдавить содержимое крипты. Обращают внимание на цвет и другие качества слизистой оболочки нёбной дужки и вокруг нее, а также на особенности поверхности миндалины, включая наличие экссудата и характер выдавливаемого из крипт содержимого. Сравнивают состояние обеих половин глотки, после чего приступают к пальпации лимфатических узлов, особенно узлов в области угла нижней челюсти, в поднижнечелюстной и подбородочной области.
Участки полости рта и корня языка, вызывающие подозрение, следует всегда пальпировать. Пальпируют, надев перчатку или напальчник, при этом следует обратить внимание, нет ли индурации, инфильтрации и болезненности. В большинстве случаев исследование должно быть полным.
У пациентов с повышенным рвотным рефлексом слизистую оболочку полости рта и глотки, особенно мягкого нёба, корня языка и задней стенки глотки, следует смазать ватной палочкой, смоченной 1% раствором тетракаина или лидокаина (Ксилокаин) либо оросить спреем, содержащим такой раствор. Если из-за повышенного рвотного рефлекса невозможно осмотреть также носоглотку, гортаноглотку и гортань, то следует выполнить анестезию и слизистой оболочки глотки.
P.S. Исследование полости рта с помощью шпателя или пальпации необходимо выполнять осторожно, предварительно объяснив пациенту суть исследования и как себя вести во время него. Это единственный способ обеспечить возможность полного осмотра полости рта и избежать возникновения рвотного рефлекса.
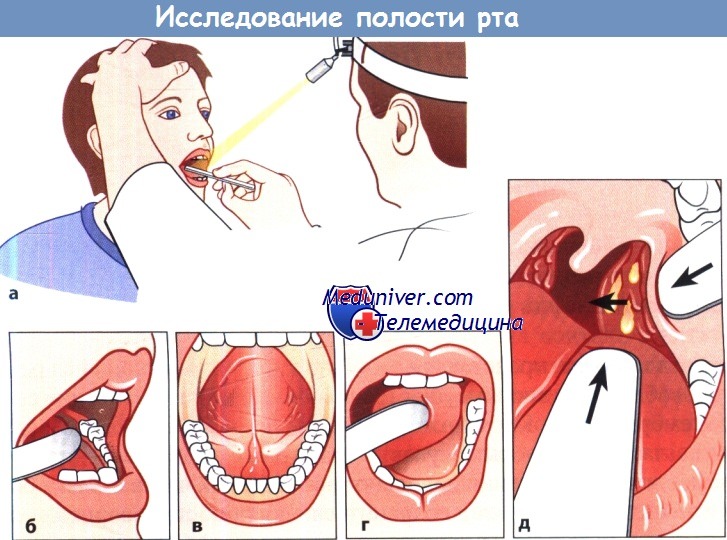
а Положение больного и врача при исследовании полости рта.
б Осмотр слизистой оболочки щек и устья протока околоушной железы, которое располагается напротив 2-го верхнего моляра.
в Осмотр дна полости рта и устьев протоков поднижнечелюстных желез.
г Исследование боковых отделов дна полости рта. д Исследование нёбной миндалины с помощью двух шпателей.
Непрямое исследование гортаноглотки с помощью зеркала у пациентов с протрузией или инфильтрацией корня языка трудно выполнить, если он болезненный или повышен рвотный рефлекс. Таким пациентам лучше выполнить трансназальную гипофарингоскопию с помощью волоконно-оптического эндоскопа. Волоконно-оптическая назальная эндоскопия в настоящее время является стандартным методом исследования, которым пользуются логопеды, обследуя пациентов с нарушениями речи.
P.S. При подозрении на опухоль следует тщательно пропальпировать все лимфатические узлы в области головы и шеи и выполнить необходимые визуализа-ционные исследования, например УЗИ в В-режиме, КТ, МРТ. При пальпации области шеи голова пациента должна быть наклонена к врачу, чтобы мышцы и фасции были расслаблены.
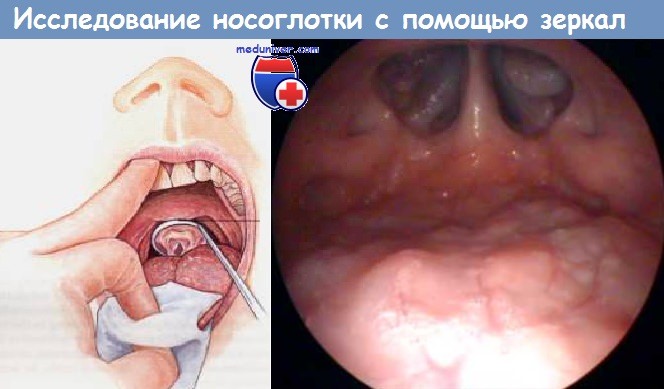
г) Эндоскопическое исследование глотки. Для исследования глотки и гортаноглотки существует целый ряд эндоскопических методов исследования. К ним относятся волоконно-оптическая трансназальная эндоскопия под местной анестезией, ларингогипофарингоскопия подвесным ригидным эндоскопом.
д) К основным симптомам, указывающим на заболевание полости рта и глотки, относятся:
• Боль при еде, жевании или глотании.
• Дисфагия.
• Ощущение кома в горле.
• Жжение в языке.
• Наличие крови в мокроте.
• Неприятный запах изо рта.
• Нарушение секреции слюны.
• Нарушение вкуса.
• Нарушение дыхания.
• Нарушения речи.
• Отек головы, шеи, полости рта и ее дна, увеличение лимфатических узлов, расположенных в области угла нижней челюсти.
е) Специальные методы диагностики. Бактериологическое, микологическое и вирусологическое исследование. Культуральное исследование по-прежнему является основой лечения противомикробными препаратами. Микробиологические методы исследования, в частности посев на питательные среды и определение чувствительности возбудителей к антибиотикам, применяются довольно часто.
Биопсию выполняют в том случае, когда возникает подозрение на опухоль полости рта и глотки. В этих случаях она более предпочтительна, чем аспирация и цитологическое исследование.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Патологии миндалин
Строение миндалин и их количество
Миндалины или иначе гланды состоят из лимфоэпителиальной пористой ткани. Располагаются в области носоглотки по кругу, входят в состав кольца Пирогова-Вальдейера (глоточно-лимфатического).
Подразделяются на парные и непарные, всего их 6. К первой группе относят:
Гланды также участвуют в формировании тембра голоса, поэтому их поражение приводит к осиплости.
Виды патологий
Миндалины являются первым барьером, задерживающим патогенные микроорганизмы. Поэтому воспалительные и инфекционные поражения гланд достаточно распространены, особенно среди детей от 5 до 10 лет.
Ангина
Термином ангина (острый тонзиллит) обозначается остро протекающее воспаление небных или глоточной миндалины. Основные признаки заболевания – сухость, першение и боль в горле, гиперемия и увеличение в размерах гланд, повышение температуры, симптомы интоксикации.
Выделяют несколько форм ангины, чаще всего диагностируется:
Лечение ангины предполагает использование антибиотиков, частые полоскания горла, снижение температуры при необходимости. В первые дни острого воспаления необходим постельный режим, его соблюдение снижает риск возникновения осложнений.
Хронический тонзиллит
Чаще всего является следствием не долеченной формы острой ангины. Протекает с периодами рецидивов и ремиссий. Хронический очаг инфекции нередко становится причиной развития таких опасных заболеваний, как ревматизм, красная волчанка, нефрит.
Лечение комплексное. Больному подбираются антибиотики и средства, повышающие иммунитет. При отсутствии эффекта от консервативной терапии рекомендуется частичное или полное удаление миндалин.
Гипертрофия
Разрастание тканей в большинстве случаев характерно для носоглоточной миндалины. Болезнь иначе называется аденоидит и подвержены ему часто болеющие ОРВИ дети раннего возраста. Первичные признаки – часто повторяющийся насморк, шумное дыхание и храп во время сна, кашель, усиливающийся ночью, слизистые выделения из носа.
Запущенные формы аденоидита приводят к хронической гипоксии, из-за чего появляется вялость, невнимательность. Отсутствие своевременной терапии может стать причиной неправильного формирования костей лицевого черепа. В зависимости от степени выраженности гипертрофии лечение может быть медикаментозным или хирургическим.
Абсцессы
Характеризуются образованием рядом с гландами полостей, заполненных гноем. Чаще всего абсцессы возникают на фоне ангины. Симптомы – сильная боль со стороны поражения, лихорадка, высокая температура, интоксикация организма. Абсцессы вскрываются хирургическим путем.
Новообразования
На миндалинах могут формироваться кисты. Не исключается злокачественное поражение, которое на ранней стадии проявляется увеличением тканей и периодическими болями.
Причин развития болезней миндалин очень много. Основные из них – это заражение стафилококками, стрептококками, кишечной палочкой. Воспаление может быть спровоцировано переохлаждением, механической травмой, химическим ожогом. Вероятность патологий повышается при гиповитаминозе и низком иммунитете. Патогенные микроорганизмы могут попасть в ткани лимфатического кольца не только напрямую, но и по крови при хронических и острых заболеваниях других органов.
Заботимся о вашем здоровье
Тонзиллит – одно из самых распространенных заболеваний. В дыхательные пути попадают инфекции вирусной или бактериальной природы (часто к одной из них присоединяется другая), вызывая воспалительный процесс. Всплеск тонзиллита чаще всего наблюдается в весеннее – зимний период, когда у многих отмечается ослабленность иммунитета. Также это заболевание может развиться на фоне уже имеющихся очагов инфекций в организме, например, при кариесе зубов, пародонтозе, гайморита и других.
Тонзиллит может иметь как острую (ее называют ангиной), так и хроническую форму. Острый тонзиллит чаще возникает в результате обострения хронической формы, когда человек со сниженным иммунитетом мог, к примеру, переохладиться.
Симптомы заболевания тонзиллитом
По сравнению с хроническим, острый тонзиллит проходит в более тяжелой форме: температура тела может повыситься до 40 градусов, больной ощущает очень сильную боль в горле, ему сложно делать глотательные движения. Миндалины отечны и увеличены, с наличием гнойных пробок. Заболевшие чувствуют головную боль, слабость, у них увеличены лимфоузлы.
При хроническом тонзиллите температура может повыситься до 38. У заболевшего на небных миндалинах наблюдается светлый налет, сами же гланды выглядят увеличенными и покрасневшими. Человек чувствует слабость, боль в мышцах, ломоту в суставах.
Для хронического тонзиллита характерны стадии ремиссии и обострения. В период ремиссии очаг инфекции пассивен, и человека не беспокоят неприятные симптомы. Но только стоит переохладиться
(особенно при сниженном иммунитете), как он сразу начинает ощущать неприятное першение в горле, болезненность при глотании, кашель, быструю утомляемость, плохое общее самочувствие и отсутствие аппетита. У заболевшего могут воспалиться лимфоузлы.
Хронический тонзиллит – это длительное воспаление глотки и неба. Его простая форма имеет только местный симптом: боль в горле. Но если картину дополняют устойчивый лимфаденит шеи, изменения в работе сердца и высокая температура, то это уже токсико – аллергическая форма.
Хронический тонзиллит имеет несколько стадий: компенсированную, когда очаг инфекции не активен, и декомпенсированную, когда возникает обострение вследствие многократных заболеваний ангиной, воспалений уха, носа.
Фотография горла при гнойной ангине
Возможные осложнения при заболевании тонзиллитом
Как и многие другие заболевания, тонзиллит опасен своими осложнениями. К их числу, в первую очередь, можно отнести ревматизм. После перенесенной ангины человек может почувствовать сильную ломоту в суставах, повышение температуры.
Также инфекция может распространиться с миндалин на окружающие ткани верхних дыхательных путей, что приведет к болям при глотании. И это заболевание является осложнением ангины и носит название паратонзиллит.
Следует отметить, что известно более ста заболеваний, возникших вследствие осложнений после острого тонзиллита. К ним относятся разнообразные почечные, глазные, кожные болезни и заболевания щитовидной железы.
Диагностика тонзиллита
Начинается, конечно же, с осмотра врача, который определяет: являются ли небные миндалины и соседние ткани отечными и покрасневшими, воспалены ли ушные и шейные лимфатические узлы. Больной направляется на сдачу общего анализа крови.
Прежде, чем пациенту назначить лечение, ЛОР врач определяет характер воспалительного процесса: в какой форме протекает тонзиллит – хронической или острой, тип воспаления (гнойный, катаральный), ангина является первичной или вторичной, каков возбудитель (это определяется лабораторным путем – делается посев из зева).
В лечении тонзиллита могут использоваться как консервативные методы, так и оперативное вмешательство. Способы лечения зависят от специфики этого заболевания.
При хроническом тонзиллите в случае необходимости назначают антибиотики в таблетках, а при ангине зачастую их вводят внутримышечно. Проводится и местное лечение: удаляют гнойные налеты на миндалинах, лакуны промывают противобактериальными растворами, назначается физиотерапия и курс витаминов с иммуномодуляторами.
При остром тонзиллите рекомендуется орошение полости рта антисептическими растворами, полоскание, обработка миндалин йодосодержащими преператами (если на йод нет аллергических реакций), полезны ингаляции, рассасывание антибактериальных таблеток.
Также следует много пить (некрепкие чаи, морсы, соки, отвары шиповника и пр.), принимать жаропонижающие и обезболивающие препараты.
Острый тонзиллит не рекомендуется лечить антибиотиками, ведь они снижают местный иммунитет. А вот если форма заболевания более тяжелая, то больному необходим обязательный постельный режим и антибиотикотерапия. Однако назначению антибиотиков должен предшествовать анализ результатов посева в области зева, который позволит выявить инфекцию – возбудителя.
Рекомендуется включать в курс лечения препараты, повышающие иммунитет, а также общеукрепляющие и противовоспалительные. Будут полезны и физиопроцедуры.
Если же человек страдает ангинами более, чем два раза в год, имеет осложнения после этого заболевания, а консервативное лечение не приносит ожидаемых результатов, то ему может быть рекомендовано удаление небных миндалин. Существует много современных методов проведения этой операции (инфракрасный лазер, ультразвук, биополярная, радиочастотная абляция и другие), но наиболее эффективным и щадящим многие считают метод холодноплазменной коблации
Однако, следует помнить, что миндалины – это первый защитный барьер, который останавливает и обезоруживает болезнетворные бактерии. Но во многих случаях (особенно после частых простудных заболеваний) миндалины прекращают выполнять свои функции и сами превращаются в источник инфекции, провоцируя серьезные осложнения. В этом случае их лучше удалить.
Лечение тонзиллита (ангины) в ЛОР-центре Медквадрат в Москве, Куркино и Химках.