Как называется широкое плоское сухожилие
Как называется широкое плоское сухожилие
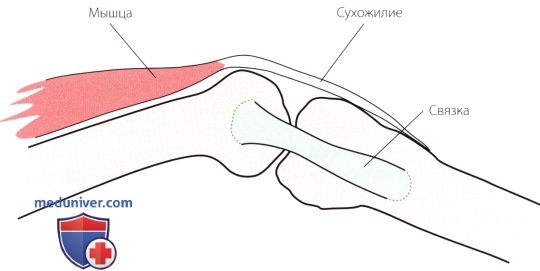
Сухожилия соединяют мышцы с другими структурами. Как и связки сухожилия также содержат коллаген, основное вещество и клетки. Молекулы коллагена сухожилий расположены строго линейно и почти всегда ориентированы вдоль линий действия мышцы.
Сухожилия обеспечивают передачу силы сокращения мышц на кости и другие соединительные ткани, такие как кожа и связки, к которым они прикрепляются. Сухожилия способны выдержать без повреждений, по крайней мере, удвоенную силу максимального мышечного сокращения. Зона, в которой мышечные волокна переходят в соединительную ткань сухожилий, называется мышечно-сухожильным соединением.
Мышечно-сухожильные комплексы являются упруго-эластичными структурами. Их повреждение может возникать как в самой мышце, так и в мышечно-сухожильном соединении, сухожилии или месте его прикрепления к кости. Наиболее часто повреждаются места соединения различных типов тканей (мышечно-сухожильное соединение).
Некоторые сухожилия окружены двустенной оболочкой — влагалищем сухожилия или перитендием (ахиллово сухожилие, сухожилия сгибателей кисти). Такие оболочки покрыты синовиальной мембраной и служат как для смазки сухожилия, так и для его направления к месту прикрепления к кости, препятствуя его нежелательному смещению при скольжении. Воспаление оболочки сухожилия может привести к ограничению или даже блокировке движений. Воспаление самого сухожилия называется тендинитом.
Видео гистология сухожилия препарат
Редактор: Искандер Милевски. Дата публикации: 27.11.2021
Сухожилие
Содержание
Сухожилие [ править | править код ]
Сухожилие является частью несократительной соединительной ткани скелетных мышц. С помощью одного или нескольких сухожилий мышцы соединяются с костным скелетом или хрящами. Они передают движение, вызванное мышечным сокращением, на кости или, наоборот, — силу тяжести, действующую на осевой скелет, на мышцы.
Строение сухожилия [ править | править код ]
Выделяют различные формы сухожилия.
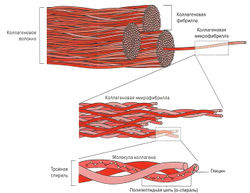
Сухожилие на 70-80 % состоит из волокнистой соединительной ткани. Остальными компонентами матрикса являются основное вещество (дерматансульфат, гиалуроновая кислота и хондроитинсульфат, около 0,5-1 %), неколлагеновые белки (фибронектин и тенасцин) и клетки — теноциты (клетки сухожильной ткани), фибробласты, синовиальные клетки (клетки соединительнотканных оболочек) и хондробласты или хондроциты (клетки хрящевой ткани). Под сухожильными волокнами подразумеваются в большинстве своем (95 %) волнообразно расположенные волокна коллагена I типа, придающие механическую прочность сухожилию. Кроме этого, в сухожилии есть эластические волокна (около 1 %). Коллагеновые волокна состоят из молекул коллагена, представляющих собой три закрученные относительно друг друга протеиновые цепи (тройная спираль, каждая спираль имеет форму а-спирали). Группа волокон соединяется в интерстиции и образует так называемую коллагеновую микрофибриллу. Многочисленные микрофибриллы, спирально закручиваясь относительно друг друга, образуют коллагеновую фибриллу, из которых, в свою очередь, образуется коллагеновое волокно (рис. 1.9).
Коллагеновые волокна имеют волнообразную форму и расположены как в длинных, так и в коротких сухожилиях параллельно друг другу. В апоневрозах пучки коллагеновых волокон перекрещиваются и имеют вид решетки.
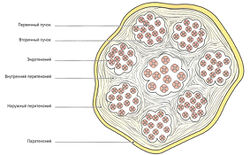
Благодаря спиралевидному строению коллагеновых волокон и их волнообразному ходу сухожилие может растягиваться на 5 % от его длины и оптимально распределять действующие на него силы. Растягивающие нагрузки при мышечных сокращениях или при пассивном растяжении мышцы приводят вначале к натяжению коллагеновых волокон, а затем к равномерному растяжению коллагена. Данный механизм обеспечивает перенос прилагаемой силы между мышцей и сухожилием. Спиральная структура придает сухожилию (даже после выпрямления волнообразно расположенных волокон) очень высокую прочность на разрыв — около 500-1000 кг/см2. Сухожилие очень прочно и выдерживает большую нагрузку, чем стальной трос такой же толщины (van den Berg, 1999). Эластические волокна, расположенные между пучками коллагеновых волокон (рис. 1.10), абсорбируют нагрузки и возвращают сухожильным волокнам их волнообразную форму после их прекращения. Группы коллагеновых волокон объединены в пучки тонким слоем неоформленной соединительной ткани — эндотенонием. Пучки, в свою очередь, окружены соединительнотканным внутренним перитенонием и образуют большие (вторичные) пучки волокон. Наружный перитеноний объединяет крупные пучки в сухожилие. Все перечисленные соединительнотканные слои богаты кровеносными сосудами и нервами. Наружный перитеноний покрыт дополнительными слоем — паратенонием, — который анатомически отделяет сухожилие от окружающих тканей. Паратеноний образован рыхлой волокнистой хорошо кровоснабжаемой соединительной тканью и благодаря наличию синовиальных клеток может продуцировать жидкость, подобную синовиальной. Это обеспечивает снижение трения при скольжении сухожилия и предотвращает потерю силы мышечного сокращения.
Соединительнотканные оболочки сухожилий без видимой границы переходят в аналогичные оболочки мышц. Между пучками сухожильных волокон расположены клетки (теноциты), называемые также крыловидными клетками из-за их тонких длинных цитоплазматических выростов, с помощью которых они соединяются с соседними клетками. Теноциты синтезируют коллагеновые и эластические волокна, а также в небольшом количестве основное вещество матрикса. Функция обнаруженных в них сократительных актиновых и миозиновых филаментов пока полностью неизвестна. Клетки соединительнотканных футляров сухожилий представлены фибробластами. Кроме этого, в сухожильной ткани присутствуют несократительные белки (фибронектин и тенасцин), которые соединяют слои соединительной ткани и выполняют стабилизирующую функцию.
С возрастом пролиферативные возможности клеток сухожилий снижаются. Количество клеток и продукция основного вещества снижаются, а также уменьшается количество эластических и коллагеновых волокон. В результате этого происходит возрастное снижение прочности на разрыв и растяжимости сухожилий приблизительно на 20%. Также снижается максимальная допустимая нагрузка на сухожилие (Weineck, 2003). Только при постоянных раздражениях (натяжение и расслабление) возможно сохранение прочности постоянно обновляющегося сухожилия. При соответствующих тренировках прочность сухожилий можно даже повысить. Адекватные раздражения ткани сухожилий приводят к повышению активности те-ноцитов и синтезу коллагена и основного вещества — повышается количество коллагеновых фибрилл и волокон и увеличивается диаметр сухожилия (Oakes, 1998). Слишком большие нефизиологические нагрузки, как, например, в профессиональном спорте, могут привести к замене толстых коллагеновых волокон на тонкие, что приводит к формированию более стабильного, но менее эластичного сухожилия (van den Berg, 1999). Слишком высокие нефизиологические нагрузки зачастую могут привести к частичной осси-фикации сухожилия вследствие того, что сухожильные клетки, как и остеоциты (клетки костной ткани), могут реагировать повышенной кальцификацией. Прочность сухожилия при оссификации снижается и возрастает риск его разрыва. При иммобилизации или недостаточной нагрузке сухожилия (например, при неактивной мышце) количество коллагеновых и неколлагеновых волокон снижается (см. «Совет»).
Сухожилия различаются не только по форме (см. выше), но и по строению в зависимости от окружающей их ткани. Некоторые сухожилия состоят исключительно из сухожильной ткани. В месте особенно высокой нагрузки (например, в области изгибов костей) в толще сухожилия образуется зона волокнистого хряща (например, в сухожилии двуглавой мышцы плеча в области лучевой кости). Если сухожилия скользят по другим тканям, прежде всего костям, для снижения трения образуются сухожильные влагалища (сухожильная сумка трехглавой мышцы плеча между ее сухожилием и локтевым отростком).

Сухожильные влагалища [ править | править код ]
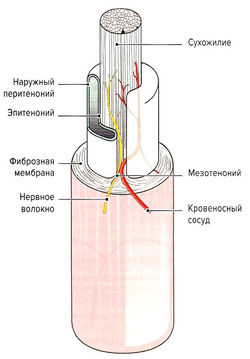
Сухожильные влагалища представляют собой футляры, окружающие сухожилия и облегчающие их скольжение. Их функцией является снижение трения и давления окружающих тканей. Они располагаются в тех местах, где сухожилие перегибается или давит на подлежащие кости и связки. К примеру, большое количество сухожильных влагалищ имеется на стопе и кисти. Внутренний листок двухслойной соединительнотканной оболочки (эпитеноний) вместо наружного перитенония окружает сухожилие, а внешний листок образован наружным перитенонием. Внешний листок дополнительно укреплен производным паратенония — фиброзной мембраной. Фиброзная мембрана тянется на протяжении всего сухожилия и по бокам прикрепляется к подлежащей кости. В области сухожильных влагалищ пальцев кистей и стоп дополнительно образуются плотные соединительнотканные перекрестно расположенные тяжи. Эпитеноний и пе-ритеноний покрыты синовиальной мембраной, которая может выделять жидкость, подобную синовиальной. Это позволяет снизить трение между листками и облегчить скольжение сухожилия. Оба листка соединяются у конца сухожильного влагалища, образуя замкнутый мешок. Сухожильное влагалище прикрепляется к подлежащим тканям с помощью так называемого мезотенония, через который к нему подходят кровеносные сосуды и нервы (рис. 1.11).
Снизить трение окружающих тканей позволяет также наличие синовиальных сумок.
Синовиальные сумки [ править | править код ]
Синовиальные сумки (bursae synoviales) представляют собой мешковидные образования, наполненные синовиальной жидкостью (их сравнивают с водяными подушками). Как и у сухожильных влагалищ, их оболочка состоит из двух листков: наружного (соединительнотканный фиброзный слой) и внутреннего (синовиальный слой). Последний состоит из синовиальных клеток, способных продуцировать синовиальную жидкость, что позволяет снизить трение этих двух листков относительно друг друга. Кроме того, синовиальные сумки перераспределяют оказываемое на них давление и снижают трение при смещении тканей. Зачастую они располагаются между сухожилиями и костями, в области начала и прикрепления мышц (подсухожильные сумки), между фасциями (подфасциальные сумки), связками (межсвязочные сумки) и между подкожной клетчаткой и глубжележащими тканями (подкожные сумки). Около суставов они часто сливаются друг с другом и сообщаются с полостью суставов (например, наднадколенниковая сумка).
Кровоснабжение и иннервация сухожилий [ править | править код ]
Сухожильная ткань, включая ее соединительнотканные компоненты, хорошо кровоснабжается и иннервируется. Сосуды и нервы подходят к ней через соединительнотканные оболочки (эндотеноний, пери-теноний, паратеноний) и располагаются параллельно сухожильным волокнам. Кроме внесухожильных существуют и внутрисухожильные сосуды и нервы, которые анастомозируют друг с другом. В области костно-сухожильного соединения они соединяются с сосудами и нервами периоста и кости. Анастомозы также формируются и с сосудистыми и нервными структурами сухожильных влагалищ. В месте формирования в сухожилии волокнистого хряща питание тканей выполняется аваскулярно, т.е. благодаря процессам осмоса и диффузии. Сухожилия получают как вегетативную, так и чувствительную иннервацию (например, через рецепторы Гольджи).
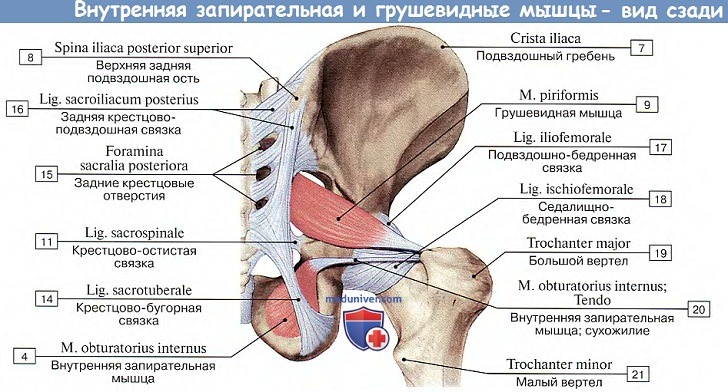
Мышцы пояса нижней конечности. Задняя группа.
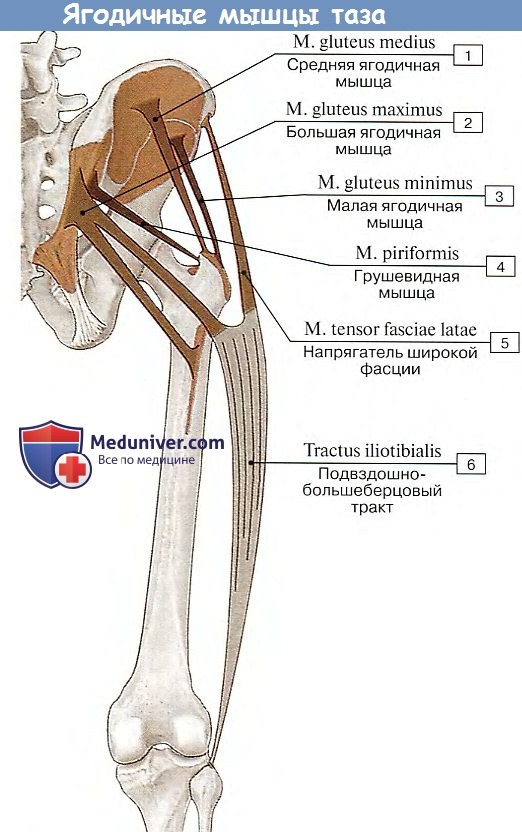
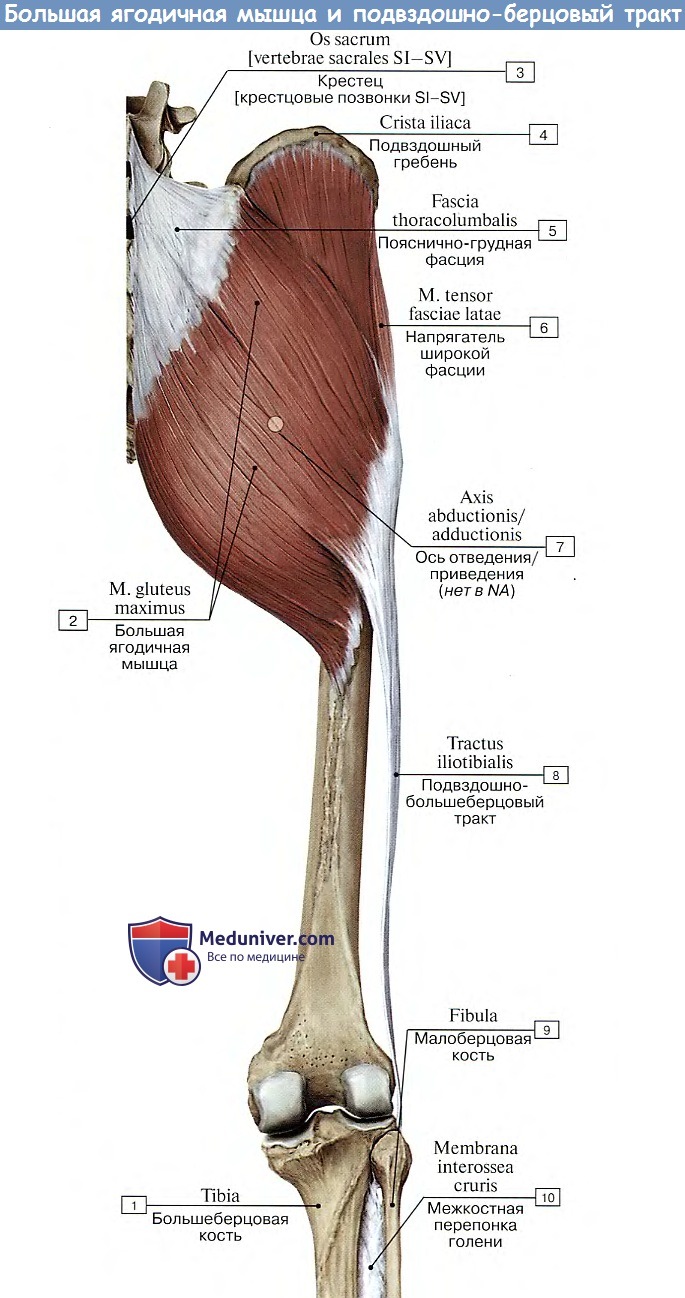
1. М. gluteus maximus, большая ягодичная мышца, массивный мышечный пласт, залегающий непосредственно под кожей и фасцией в области ягодицы. Начинается от наружной поверхности подвздошной кости, от fascia thoracolumbalis, от боковых частей крестца и копчика и от lig. sacrotuberale, спускается косо вниз и вбок в виде параллельных мышечных пучков, разделенных соединительнотканными тонкими перегородками, отходящими от фасции, покрывающей мышцу.
Самая передняя часть мышечных пучков, перейдя в широкое плоское сухожилие, огибает сбоку большой вертел и продолжается в широкую фасцию бедра (в ее tractus iliotibialis). Задняя же часть мышцы прикрепляется к tuberositas glutea бедренной кости. Между сухожилием мышцы и большим вертелом залегает синовиальная сумка, bursa trochanterica m. glutei maximi.
Функция. Являясь антагонистом m. iliopsoas, разгибает ногу в тазобедренном суставе, поворачивая ее несколько кнаружи, а при укрепленных ногах производит разгибание согнутого вперед туловища.
При стоячем положении в том случае, когда тяжесть падает впереди поперечной оси тазобедренных суставов (военная осанка), напряжение мышцы поддерживает равновесие таза вместе с туловищем, не давая ему запрокидываться кпереди. (Инн. L5 — S1. N. gluteus inferior.)
2. M. gluteus medius, средняя ягодичная мышца, в задней своей части покрыта m. gluteus maximus, а спереди лежит поверхностно. Начинается от наружной поверхности подвздошной кости веерообразным брюшком и оканчивается плоским сухожилием у боковой поверхности большого вертела вблизи верхушки.
Функция. При сокращении отводит бедро. Передние ее пучки, сокращаясь отдельно, вращают бедро внутрь, а задние — кнаружи; при опоре тела на одну ногу она наклоняет таз в свою сторону. (Инн. L4 — S1. N. gluteus superior.)
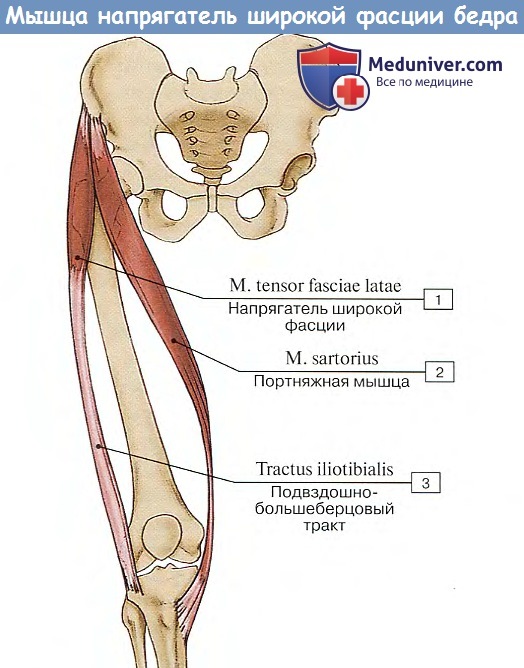
3. M. tensor fasciae latae, напрягатель широкой фасции, эмбриологически представляет отщепление средней ягодичной мышцы и располагается тотчас впереди последней на латеральной стороне бедра между двумя листками бедренной фасции, срастаясь с началом m. gluteus medius, и своим дистальным концом переходит в утолщенную полосу широкой фасции бедра, называемую tractus iliotibialis. Полоса эта протягивается вдоль боковой поверхности бедра и прикрепляется к латеральному мыщелку болыпеберцовой кости.
Функция. Натягивает tractus iliotibialis, через него действует на коленный сустав и сгибает бедро. Благодаря связи с m. tensor fasciae latae большая и средняя ягодичные мышцы способствуют движению в коленном суставе в смысле сгибания и вращения кнаружи (П. Ф. Лесгафт). (Инн. L4-5 и S1. N. gluteus superior.)
4. М. gluteus minimus, малая ягодичная мышца, лежит под средней ягодичной. Начинается от наружной поверхности подвздошной кости и прикрепляется к передней поверхности большого вертела плоским сухожилием. Под сухожилием залегает сумка, bursa trochanterica m. glutei minimi.
Функция. Такая же, как у m. gluteus medius. (Инн. N. gluteus superior.)
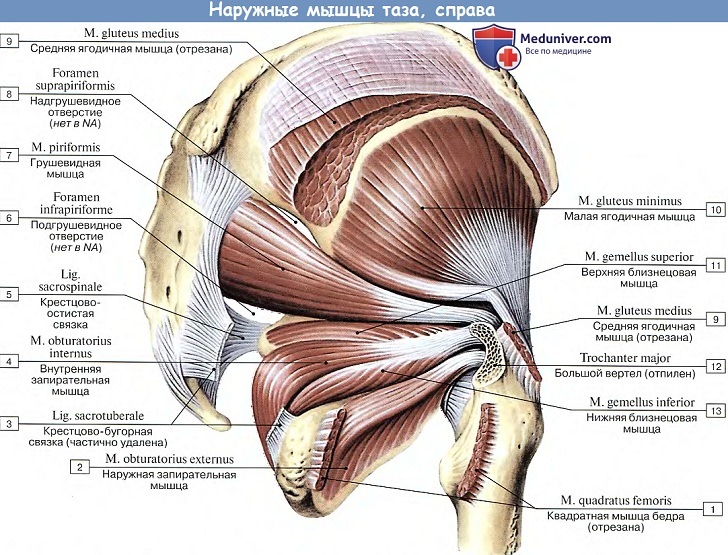
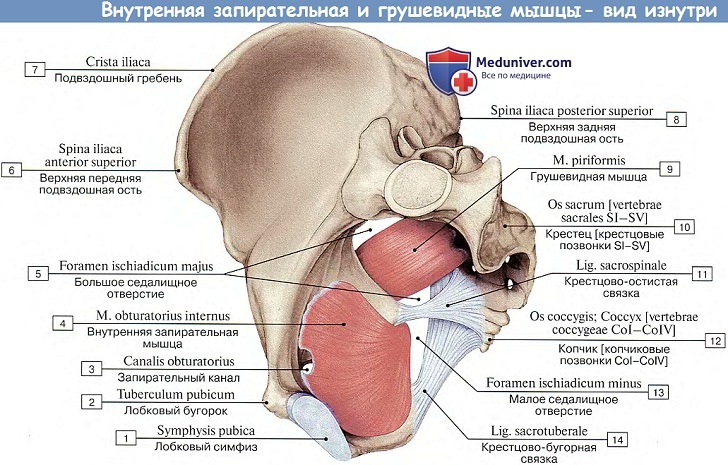
5. M. piriformis, грушевидная мышца, начинается на тазовой поверхности крестца латеральнее передних крестцовых отверстий, выходит через foramen ischiadicum majus из полости таза, проходит поперечно по задней стороне тазобедренного сустава и прикрепляется к большому вертелу. Мышца не занимает полностью foramen ischiadicum manus, оставляя по верхнему и нижнему краям этого отверстия щели для пропуска сосудов и нервов,
Функция. Вращает бедро кнаружи и отчасти отводит его; при укрепленной ноге может наклонять таз в свою сторону (Инн. Rr. musculares plexus sacralis.).
6. M. obturatbrius internus, внутренняя запирательная мышца, берет начало от внутренней поверхности окружности foramen obturatum и membrana obturatoria, переходит через костный край foramen ischiadicum minus и прикрепляется к fossa trochanterica бедренной кости. На месте перегиба через кость под мышцей лежит синовиальная сумка, bursa ischiadica m. obturatorii interni.
По краям сухожилия m. obturatorius internus, лежащего вне полости таза, на задней стороне тазобедренного сустава, прирастают два плоских и узких мышечных пучка — так называемые mm. gemelli (мышцы-близнецы), из которых верхний (m. gemellus superior) начинается на spina ischiadica, а нижний (m. gemellus inferior) — от седалищного бугра. Обе эти маленькие мышцы вместе с сухожилием m. obturatorius прикрепляются в fossa trochanterica, будучи прикрыты с поверхности большой ягодичной мышцей.
Функция. Вращает бедро кнаружи. (Инн. L4 — S2. Rr. musculares plex. sacralis.)
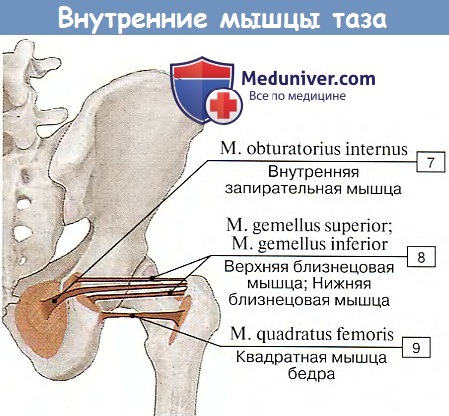
7. M. quadratus femoris, квадратная мышца бедра. Она лежит книзу от m. gemellus inferior под нижним краем большой ягодичной мышцы. Волокна мышцы расположены в поперечном направлении от седалищного бугра до crista intertrochanterica бедренной кости.
Функция. Вращает бедро кнаружи. (Инн. L4 — S2 Rr. musculares plex. sacralis.)
8. M. obturatorius externus, наружная запирательная мышца, начинается от наружной поверхности костей таза по медиальной окружности запирательного отверстия, а также от membrana obturatoria, огибает снизу и сзади капсулу тазобедренного сустава и прикрепляется узким сухожилием к fossa trochanterica и к суставной капсуле.
Функция. Производит вращение бедра кнаружи. (Инн. L3-4 N. obturatorius.)
СУХОЖИЛИЯ
Сухожилия [tendo (PNA, JNA, BNA)] — соединительнотканная часть мышц, посредством к-рой они прикрепляются к костям и обеспечивают передачу мышечных усилий.
Анатомия
Размеры и форма Сухожилий широко варьируют в зависимости от способа прикрепления мышечных волокон к Сухожилиям и мышц к костям. Различают короткие и длинные Сухожилия, широкие, узкие, округлые, шнуровидные и лентовидные Сухожилия, а также пластинчатые — апоневрозы (см.). Встречаются Сухожилия в виде перемычек (intersectio tendinea), к-рые расчленяют мышцу на несколько отделов, сухожильные дуги (arcus tendineus), натянутые между двумя костными точками. Особую форму представляют центрально расположенные С. в куполообразных мышцах (напр., centrum tendineum диафрагмы, galea aponeurotica надчерепной мышцы). Наблюдаются и промежуточные С., соединяющие отдельные части мышцы (напр., Сухожилия двубрюшных мышц).
Сухожилие может распространяться по боковой поверхности мышцы с одной или двух сторон, проникать внутрь мышцы, при этом мышечные волокна могут идти параллельно длинной оси С. либо образуют угол с этой осью. Веретенообразные мышцы, постепенно суживаясь на обоих концах, переходят в С. В одно- и двуперистых мышцах мышечные волокна прикрепляются к боковой поверхности С., что значительно увеличивает силу тяги мышцы (см. Мышцы).
С. мышц дистальных сегментов конечностей отличаются значительной протяженностью и, проходя около суставов, обычно залегают, в костно-фиброзных каналах. Для облегчения скольжения в костно-фиброзных каналах С. заключены в синовиальные влагалища (см.). В местах наибольшей подвижности и трения С. о костные выступы могут быть синовиальные сумки (см.), способствующие уменьшению трения.
В некоторых С. (напр., четырехглавой мышцы бедра) имеются сесамовидные кости (см.). Они изменяют угол прикрепления мышцы и увеличивают рычаг действия мышечной тяги.
В постнатальный период развитие С. характеризуется интенсивным наращиванием сухожильного компонента мышц. В мышцах новорожденного С. развиты слабо; лишь к 12— 14 годам устанавливаются мышечно-сухожильные отношения, характерные для мышц взрослого человека. По данным А. И. Вунч (1949), у детей в возрасте до 15 лет увеличение длины мышечного брюшка и С. на верхней конечности происходит с одинаковой интенсивностью; с 15 до 23—25 лет сухожильная часть мышцы растет быстрее. В пожилом возрасте имеют место инволютивные изменения клеточных и волокнистых структур С., связанные с гомогенизацией и дезорганизацией сухожильных пучков, а также с уменьшением количества эластических волокон в эндотендинии.
Нервный аппарат С. представлен различными рецепторами. На границе мышечной и сухожильной частей мышцы имеются нервно-сухожильные веретена, чувствительные к натяжению (рис. 1). Наряду с этим в С. описаны пластинчатые тельца, подобные тельцам Фатера — Пачинии Гольджи —Маццони и свободные нервные окончания; последние, видимо, передают болевые импульсы при чрезмерном растяжении С.
Артерии проникают в С. со стороны мышцы или надкостницы. Внутри С. кровеносные сосуды распространяются по перитендинию и эндотендинию, образуя сравнительно равномерные сети (рис. 2). Вены следуют по ходу артерий и впадают в вены мышцы или надкостницы.
Начальным звеном лимфатического русла является сеть лимфатических капилляров, лежащая в глубине С. Лимф, капилляры и сосуды проходят вместе с кровеносными капиллярами и сосудами между пучками сухожильных волокон в составе эндотендиния. Отток лимфы осуществляется в более крупные лимф, сосуды мышцы или надкостницы.
Гистология
Все Сухожилия состоят из плотной соединительной ткани (см.), богатой коллагеновыми волокнами (см. Коллаген). Последние лежат параллельными пучками, между к-рыми цепочкой располагаются фиброциты, называемые сухожильными клетками. Часть более тонких коллагеновых волокон располагается под углом к продольной оси С. Сухожильные клетки способны к митотическому делению. Прослойки рыхлой волокнистой соединительной ткани, разделяющей пучки коллагеновых волокон разных порядков, называют эндотендинием, а соединительную ткань, покрывающую С.,— перитендинием. Строение и толщина сухожильных пучков определяется силами продольного напряжения С., а строение эндотендиния — силами радиального напряжения.
Соединение С. с мышечными волокнами осуществляется посредством коллагеновых волокон. Окружая концы мышечных волокон, они образуют ряд спиральных или циркулярных слоев и прочно срастаются с сарколеммой. На конце мышечных волокон сарколемма образует глубокие пальцеобразные выросты, между к-рыми залегают коллагеновые волокна С. Помимо этого, имеется непосредственный переход коллагеновых волокон эндомизия в сухожильные пучки. Соединение
С. с костями происходит путем врастания его коллагеновых волокон либо в надкостницу или надхрящницу, либо непосредственно в кость или хрящ.
Патологическая анатомия
Патологические процессы в Сухожилиях условно делят на дистрофические, воспалительные, репаративные и опухолевидные (см. Фиброматозы).
К дистрофическим процессам относят слизистую дистрофию, к-рая проявляется формированием ганглия (см.) — кистозного образования С. (чаще разгибателей пальцев кисти), содержащего слизеподобное вещество. Стенка кисты состоит из плотной или рыхлой соединительной ткани без признаков воспаления (рис. 3). Внутренний слой кисты имеет выросты, клеточная выстилка часто отсутствует.
Кальциноз (см.) проявляется в виде отложения солей кальция во влагалищах сухожилий и слизистых сумках в результате хронического бурсита или при общих нарушениях обмена кальция. Универсальный, очаговый и опухолевидный кальциноз мягких тканей характеризуется образованием узлов в сухожилиях, а также в коже, подкожной клетчатке и мышцах. Вокруг отложений солей кальция может наблюдаться некроз, развиваются воспалительная инфильтрация и грануляционная ткань с так наз. клетками инородных тел, иногда происходит нагноение.
Воспалительные процессы чаще возникают не в самом С., а в его влагалищах и в перитенонии. Острый серозный и крепитируюший тендовагиниты (см.) связаны с многократными микротравмами (чаще у спортсменов и рабочих), при к-рых возникают мелкие надрывы и кровоизлияния во влагалищах С. с отеком их волокон, экссудацией серозной жидкости с небольшой примесью лейкоцитов и эритроцитов (см. Микротравма, сухожилия).
Патология С. может быть вызвана травмой (микротравмой) и рядом заболеваний. Пороки развития обычно не имеют самостоятельного значения, т. к. являются лишь элементом аномалий опорно-двигательного аппарата.
Повреждения сухожилий бывают закрытыми (подкожными) и открытыми.
Закрытые (подкожные) повреждения С. встречаются в виде вывихов (редко) и разрывов. Вывих С. может произойти при разрыве удерживающих его связок в результате травмы. При этом наблюдается кровоизлияние, припухлость, локальная болезненность, нарушение функции С. Возможен вывих С. длинной малоберцовой мышцы при недоразвитии поверхностной плоской бороздки, где лежит С. Бывают вывихи С. разгибателей пальцев кисти при повреждении сухожильных пластинок в результате резкого разведения пальцев. Лечение вывиха С. заключается в его вправлении и иммобилизации гипсовой лонгетой в течение 3—4 нед. При застарелых вывихах показано оперативное вмешательство. Прогноз, как правило, благоприятный. Однако возможны рецидивы.
Закрытые разрывы С. происходят вследствие непосредственной травмы или при резком сокращении мышцы. Обычно сухожилие отрывается от места прикрепления к кости, иногда вместе с костным фрагментом, или разрывается в месте перехода в мышцу, реже — на протяжении. При разрыве С. слышен треск, появляется острая боль, нарушается функция соответствующей мышцы. Чаще других наблюдается разрыв С. двуглавой мышцы плеча, четырехглавой мышцы бедра, сгибателей и разгибателей пальцев кисти. Разрыв пяточного (ахиллова) С. наступает при резком сокращении икроножной мышцы или при прямом ударе по нему (см. Ахиллово сухожилие). Подкожный разрыв С. может явиться следствием частых микротравм у спортсменов (легкоатлетов, гимнастов, лыжников) или рабочих нек-рых профессий (шлифовщиков, закройщиков); кроме того, он встречается при переломах, инф. болезнях (туберкулезе, брюшном тифе, сифилисе). Разрыв С. возможен в любом возрасте, но чаще в пожилом, когда эластичность тканей уменьшается. При гистол. исследовании свежих разрывов С. наряду с последствиями острой травмы (кровоизлиянием, отеком, лейкоцитарной инфильтрацией, деструкцией сухожильных пучков) обнаруживаются, как правило, дистрофические и некробиотические изменения сухожильных волокон, рубцующиеся грануляции и разрастания жировой ткани, указывающие на предшествующие микротравмы. Выявляется также гипертрофия внутренней оболочки сухожильных артерий и сужение их просвета.
Для возникновения спонтанных разрывов С. без выраженных функциональных нагрузок, помимо предшествующих микротравм, могут иметь значение обменно-токсические и инфекционно-токсические факторы (диабет, ожирение, артрит, инф. болезни и др.), приводящие к дистрофическим и воспалительным изменениям в С.
Лечение может быть консервативным или оперативным в зависимости от локализации и давности повреждения. Напр., лечение разрыва С. двухглавой мышцы плеча, четырехглавой мышцы бедра, пяточного (ахиллова) С., сухожилий сгибателей пальцев и длинного разгибателя большого пальца кисти, как правило, оперативное. В последнем случае оправдала себя операция перемещения С. разгибателя II пальца на I палец. При разрыве С. разгибателей других пальцев кистей, к-рое происходит обычно на уровне дистальной фаланги, благоприятные результаты дает иммобилизация пальца в пишущем положении в течение 5—6 нед. гипсовой повязкой, специальными шинами (рис. 4) или фиксация дистальной фаланги в положении гиперэкстензии спицей Киршнера по Пратту (рис. 5). В дальнейшем показано физиотерапевтическое лечение.
Открытые повреждения Сухожилий возникают при ранении острым предметом (стеклом, ножом и др.) или, реже, при попадании конечности в движущиеся части машин. В основном наблюдаются повреждения С. мышц верхней конечности на уровне кисти в предплечья, причем чаще сгибателей пальцев. Встречаются изолированные повреждения С., но чаще они сочетаются с ранением нервов и сосудов, особенно при локализации ранения на передней поверхности предплечья. Попадание конечности в движущиеся механизмы вызывает рвано-размозженные раны с отрывом или разволокнением сухожилия. При этом концы С. значительно расходятся вследствие сокращения мышцы. Нередко незначительное повреждение кожи острием ножа сопровождается полным рассечением С. Поэтому всякое повреждение требует тщательного исследования функции С.
Диагностика открытых повреждений С. мышц сгибателей пальцев кисти не представляет трудности. Разрыв их нарушает равновесие между сгибателями и разгибателями и соответствующий палец отклоняется от типичного физиол. положения. Уточнить диагноз можно, определяя возможность активного сгибания или разгибания пальца. Повреждение С. глубокого сгибателя пальцев распознают при фиксации средней фаланги, при этом активное сгибание дистальной фаланги невозможно. В случаях повреждения поверхностного и глубокого сгибателей пальцев при фиксированной проксимальной фаланге активное сгибание средней и дистальной фаланг отсутствует. Близкое анатомическое соседство С. мышц-сгибателей и нервов делает необходимым исследование чувствительности соответствующих зон для диагностики повреждения того или иного нерва.
Диагностика повреждения С. мышц-разгибателей пальцев кисти также проста. Для каждого уровня повреждения, помимо нарушения функции разгибания, характерно соответствующее положение пальца (рис. 6). При повреждении разгибателя пальцев на предплечье или кисти проксимальная фаланга слегка согнута, палец находится в полусогнутом положении. При ранении тыльной поверхности проксимальной фаланги повреждается сухожильноапоневротическое растяжение с его боковыми пучками, при этом отмечается сгибание средней и дистальной фаланг. Повреждение С. разгибателя на уровне средней и дистальной фаланг приводит к сгибанию дистальной фаланги. Ранение С. проксимального межфалангового сустава с сохранением боковых пучков ведет к образованию двойной контрактуры пальца (рис. 7), т. е. к сгибанию средней фаланги и разгибанию дистальной. При ранении тыльно-лучевой поверхности предплечья или области запястья могут быть повреждены оба разгибателя I пальца кисти и С. длинной мышцы, отводящей большой палец кисти. Палец принимает положение приведения и сгибания, активное разгибание и отведение отсутствуют. Ранение на уровне фаланг ведет к повреждению С. длинного разгибателя пальца, дистальная фаланга сгибается, разгибание ее невозможно.
Целость поврежденных С. как сгибателей, так и разгибателей, восстанавливают с помощью наложения сухожильного шва (см.). Противопоказаниями к этому при открытых повреждениях являются наличие рвано-размозженных ран, переломов костей и повреждения суставов.
При застарелых повреждениях С., гл. обр. сгибателей пальцев кисти, показана их пластика. Последняя предусматривает замещение дефекта С. свободным трансплантатом из аутосухожилия поверхностного сгибателя пальцев или длинной ладонной мышцы, а также из аллосухожилий разгибателей пальцев стопы. Дистальный конец сухожильного трансплантата подшивают к дистальной фаланге съемным швом по Баннеллу (см. Сухожильный шов). Проксимальный конец трансплантата подшивают к центральному концу С. глубокого сгибателя пальцев на уровне предплечья или на уровне червеобразных мышц. Основным условием для пластики С. является свободное пассивное сгибание в суставах пальца до операции.
Ауто- и аллопластика С. всегда сопровождаются рассасыванием трансплантата. В последующем он прорастает грануляционной тканью и постепенно замещается тканью, к-рая отличается от ткани С. лишь увеличенным числом клеток и нек-рыми гистохимическими и ультраструктурными особенностями. Скорость и полнота регенерации замедляется при использовании свежих трансплантатов, а также при увеличении длины последних. Синтетические материалы для пластики менее пригодны, т. к. они теряют эластичность, прорастают соединительной тканью и образуют спайки.
Прогноз при открытых повреждениях С. чаще благоприятный и зависит от характера повреждения, а также своевременного оказания специализированной помощи.
Профилактика повреждений сухожилий является частью профилактики травматизма, особенно производственного и бытового (см. Травматизм).
Особенности боевых повреждений сухожилий, этапное лечение — см. Раны, ранения; Кисть, Стопа, Суставы.
Заболевания. Острые воспалительные процессы влагалищ Сухожилий являются чаще всего следствием микротравмы — уколов, царапин, мелких порезов пальцев кисти (см. Панариций). Они наблюдаются довольно часто и требуют оперативного лечения (см. Тендовагиниты).
Рубцовые изменения вокруг С. развиваются в результате его повреждения (спустя 1,5—2 мес.), гнойного воспаления, нарушения техники первичного шва С., длительного обездвиживания соответствующего сустава. Возникающие при этом контрактуры (см.) часто требуют оперативного вмешательства.
В случаях развития сгибательной теногенной контрактуры пальцев и кисти, связанной с повреждением С. или патол. процессом на предплечье, показано удлинение С. сгибателей по Байеру (Z-образное рассечение С. по длине с последующим наложением швов на смещенные концы) или по Эпштейну и Розову (пересечение С. глубокого сгибателя пальцев проксимально, а поверхностного — дистально и сшивании их между собой бок в бок). При контрактурах в результате образования рубцовых спаек на ладонной поверхности кисти и пальцев показан тенолиз (см.) или тенотомия (см.).
Нередко встречаются дистрофические изменения в апоневротических кольцевидных связках (кольцевая часть фиброзного влагалища, Т.), вызывающие сужение их просвета. С. сгибателей при этом с трудом проходят под связкой и вторично утолщаются с развитием синдрома щелкающего пальца (см.).
Опухоли, исходящие непосредственно из С., не наблюдаются. Встречаются доброкачественные опухоли (ганглии, кисты), исходящие из сухожильных влагалищ. Они располагаются, как правило, на ладонной поверхности пальцев. Лечение их оперативное. Прогноз благоприятный.
Библиография: Амосова H. Р. Регенерация сухожилий при различных экспериментальных условиях, Арх. анат., гистол. и эмбриол., т. 35, № 6, с. 90, 1958, библиогр.; Виноградова Т. П. Опухоли суставов, сухожилий, фасций, апоневрозов, М., 1976. библиогр.; Гусихина В. И. О камбиальных элементах сухожилий, Арх. анат., гистол. и эмбриол., т. 59, № 7, с. 77, 1970, библиогр.; Дубров Я. Г. Повреждения сухожилий кисти и их лечение, Ортоп. и травмат., № 12, с. 3, 1962; Кош Р. Хирургия кисти, пер. с венгер., с. 147, Будапешт, 1966; Лечение повреждений и заболеваний кисти, под ред. Т. П. Розовской, с. 83, Л., 1981; Многотомное руководство по патологической анатомии, под ред. А. И. Струткова, т. 6, с. 423, М., 1962; Нельзина 3. Ф. Неотложная хирургия открытых повреждений кисти и пальцев, с. 122, М., 1980; Омельяненко Н. П., Xорошков Ю. А. и Жеребцов Л. Д. Особенности пространственной организации коллагеновых волокон ахиллова сухожилия человека, Арх. анат., гистол. и эмбриол., т. 81, № 8, с. 77, 1981; Сорокин А. П. Общие закономерности строения опорного аппарата человека, М., 1973; Усольцева Е. В. и Машкара К. И. Хирургия заболеваний и повреждений кисти, с. 166, 190, Л., 1978; Фукс Б. Б. и Фукс Б. И. Очерки морфологии и гистохимии соединительной ткани, Л., 1968; Харитонов Р. Д. Лечение подкожных разрывов дистального конца сухожилий разгибателей пальцев кисти, Ортоп. и травмат., № 7, с. 32, 1965; Bunnell S. Bunnell’s surgery of the hand, p. 393, Philadelphia— Toronto, 1970; Crosby E. B. a. Linscheid R. L. Rupture of the flexor profundus tendon of the ring finger secondary to ancient fracture of the hook of the hamate, J. Bone Jt Surg., v. 56-A, p. 1076, 1974; Flynn J. E. Hand surgery, p. 184, Baltimore, 1966; Mackenzie D. H. The differential diagnosis, of fibroblastic disorders, Oxford — Edinburgh, 1970; Mfiseneder H., Fink D. u. Grab-herr H. Der subcutane Riss der langen Daumenstrecksehne, Arch. Orthop., Bd 81, S. 267, 1975; Petersen H. u. Meyer W. Strecksehnenrupturen des Daumens nach Radiusfrakturen, Act. Chir., Bd 9, S. 209 1974.
Л. H. Брянцева; В. И. Козлов (ан., гист.), А. Б. Шетхер (пат. ан.).