почему нельзя ингаляции при пневмонии
Что надо знать о COVID-19 пневмонии
Чем опасна пневмония при COVID-19? Какие симптомы нельзя оставлять без внимания? Как восстановить здоровье легких после коронавирусной пневмонии? Можно ли делать ингаляции, если заболел COVID-19? Эти и другие вопросы журналист информационного портала «Здоровые люди» задала главному внештатному пульмонологу Минздрава, заведующей отделом пульмонологии и хирургических методов лечения болезней органов дыхания РНПЦ пульмонологии и фтизиатрии, к.м.н. Елене Давидовской.
Чем пневмония, вызванная коронавирусом, отличается от обычной?
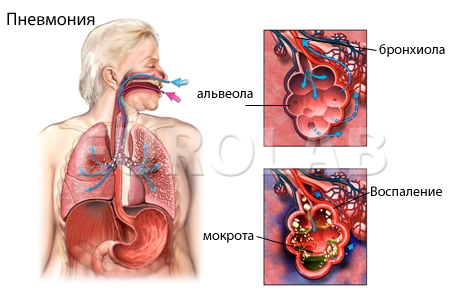
Пневмония, ассоциированная с коронавирусной инфекцией (COVID-19 пневмония), – особый вид поражения легких, который более точно отражает термин «пневмонит». Это подразумевает вовлечение в патологический процесс интерстициальной ткани легких, альвеолярных стенок и сосудов. То есть воспаление развивается во всех структурах легких, участвующих в газообмене, что препятствует нормальному насыщению крови кислородом.
Возможно ли при ковиде бессимптомное воспаление легочной ткани, когда несмотря на изменения в легких у пациентов нет ни кашля, ни одышки, ни лихорадки?
Бессимптомное или малосимптомное течение больше характерно для форм заболевания без поражения легких. Действительно, при проведении компьютерной томографии (КТ) органов грудной клетки у пациентов с легким течением COVID-19 могут обнаруживаться КТ-признаки вирусной пневмонии нетяжелого течения. При этом газообменная функция легких не страдает, количество кислорода, доставляемого в кровь, остается нормальным, и не требуется изменения терапевтической тактики.
Когда, как правило, появляются такие симптомы при коронавирусе, как дыхательный дискомфорт, одышка?
Инкубационный период инфекции, вызываемой вирусом SARS-CoV-2, составляет в среднем 5-7 суток (от 2 до 14), а значит, и симптомы могут появляться в эти сроки. Течение болезни может быть разным – от нетяжелых проявлений обычной ОРВИ (повышение температуры тела, кашель, слабость, головная боль) до тяжелой пневмонии с дыхательной недостаточностью. Всегда стоит внимательно относиться к таким проявлениям болезни, как одышка (нарастание частоты дыхания), чувство нехватки воздуха, боли или чувство стеснения в груди в любой период болезни.
Изменения в легких появляются у большинства пациентов, перенесших COVID-19?
В большинстве случаев – до 80% – коронавирусная инфекция протекает нетяжело, без вовлечения легких. COVID-19 пневмонии развиваются примерно в 20% случаев заболевания, из них от 2 до 10% могут протекать тяжело. Длительность течения и последствия болезни зависят от многих факторов: объема поражения легких, сопутствующих заболеваний, своевременности обращения за медицинской помощью, соблюдения рекомендаций по лечению, возможности развития осложнений и др.
Когда следует выполнять КТ при тяжелой ковидной пневмонии? Есть ли необходимость в повторном исследовании?
Действительно, в силу высокой чувствительности метод КТ является основным для выявления характерных для COVID-19 изменений в легких. В комплексной оценке вместе с историей развития болезни, эпидемиологическими данными и клинической картиной КТ позволяет с высокой степенью вероятности подтвердить случай коронавирусной инфекции. Однако стоит отметить несколько важных моментов:
— применение КТ для скрининга (т.е. выявления патологии при отсутствии симптомов) как пневмоний в целом, так и при COVID-19 (в том числе при положительных лабораторных тестах) нецелесообразно;
— применительно к коронавирусной инфекции, выявленные на КТ изменения у пациентов с бессимптомной или легкой формами заболевания без факторов риска не влияют на тактику лечения;
— при легком течении COVID-19 КТ-диагностика проводится по клиническим показаниям при наличии факторов риска или с целью дифференциальной диагностики с другими патологическими состояниями;
— проведение КТ исследования целесообразно выполнять в сроки не ранее 3-5 дней с момента появления симптомов;
— оценка динамики течения и исхода выявленной ранее COVID-19 пневмонии проводится по клиническим показаниям, сроки определяются индивидуально.
Отличается ли снимок компьютерной томографии у пациента с коронавирусной пневмонией и обычной пневмонией?
Лучевые методы диагностики, к которым в том числе относится КТ, не заменяют комплексную клиническую диагностику. Наличие характерных КТ-признаков позволяет определить вероятность (с градацией «высокая-средняя-низкая-нехарактерные признаки») COVID-19 пневмонии и установить объем поражения.
Какие существуют методы лечения коронавирусной пневмонии?
Подходы к лечению COVID-19 формировались и менялись по мере появления информации о течении инфекции, понимания механизмов ее развития и возможных последствий на основании анализа большого количества международных публикаций и результатов исследований, накапливающегося клинического опыта. Спустя год от начала пандемии в арсенале применяемых лекарственных средств этиотропной терапии с доказанной эффективностью по-прежнему нет.
При COVID-19 пневмонии важное место занимают немедикаментозные методы – прон-позиция (положение лежа на животе) как самостоятельная лечебная мера, кислородотерапия, варианты аппаратной респираторной поддержки. Во всех случаях коронавирусной инфекции необходимо следить за объемом потребляемой жидкости.
Несмотря на алгоритмизацию терапевтических подходов, что, несомненно, важно в эпидемических условиях, объем фармакотерапии и выбор конкретных препаратов из каждой группы определяет врач, и только исходя из конкретной клинической ситуации и индивидуальных особенностей пациента.
Всегда ли нужно пациентов с пневмониями, вызванными коронавирусной инфекцией, лечить в больнице?
В домашних условиях возможно лечение нетяжелой пневмонии у человека без факторов риска, при наличии условий, обеспечивающих изоляцию и соблюдение рекомендаций по лечению, а также врачебный (в том числе дистанционный) контроль.
Можно ли при коронавирусной пневмонии делать ингаляции?
При коронавирусной инфекции от ингаляций (паровые ингаляции, небулайзерная терапия), как аэрозольобразующих процедур, стоит отказаться. Исключения составляют дозирующие ингаляционные устройства – аэрозольные и порошковые, использующиеся для постоянной базисной терапии и неотложной помощи при хронических заболеваниях – бронхиальной астме и хронической обструктивной болезни легких.
Небулайзерная терапия должна применяться лишь по жизненным показаниям с соблюдением мер предосторожности распространения инфекции через аэрозоль (изоляция пациента во время ингаляции, проветривание после ингаляции, обработка поверхностей антисептиками).
Как восстановить легкие после коронавирусной пневмонии? Например, дыхательная гимнастика. Когда можно начинать? Сразу после выздоровления или стоит подождать?
Период восстановления после COVID-19 пневмонии, как и «набор» восстановительных процедур, зависит от тяжести перенесенной пневмонии и тех изменений, которые остались в легких после заболевания. Кроме того, для определения программы восстановления имеют значение сопутствующие заболевания, вес, уровень физической тренированности до болезни и др.
Реабилитация после COVID-19
Начинать реабилитационные мероприятия можно после купирования острого воспалительного процесса – нормализации температуры тела, улучшения или нормализации лабораторных показателей (требуется оценка врача!) и при отсутствии признаков декомпенсации сопутствующих заболеваний.
Реабилитационные программы включают дыхательную гимнастику, лечебную физкультуру, лечебный массаж, сбалансированное питание, питьевой режим, физиотерапевтические процедуры.
Ингаляции при пневмонии
При пневмонии воспалительный процесс развивается в легочной ткани. В бронхах образуется секрет, который нарушает проходимость бронхиального дерева. Нарушаются местные механизмы защиты. Врачи назначают лекарственные препараты, которые вводят в организм разными путями: через рот, внутримышечно, внутривенно. Ингаляции при воспалении лёгких являются элементом физиотерапевтического лечения. Пульмонологи Юсуповской больницы ингаляционным путём вводят антибиотики, бронхолитики, муколитики. Процедуры выполняют с помощью ультразвуковых ингаляторов, небулайзеров.
Виды ингаляций
Основная цель ингаляционной терапии – достижение максимального местного терапевтического эффекта в дыхательных путях при незначительных проявлениях системного действия. Ингаляции при пневмонии оказывают следующее действие:
При пневмонии можно делать ингаляции, учитывая состояние пациента, показания и противопоказания.
Наиболее распространёнными видами ингаляций являются:
Наиболее доступными физиотерапевтическими процедурами являются паровые ингаляции. Их проводят с помощью паровых ингаляторов. Процедуры показаны пациентам с острыми и хроническими заболеваниями носовой полости, среднего уха, горла, острыми и хроническими заболеваниями трахеи и бронхов. Их делают при острых респираторных заболеваниях и гриппе, профессиональных заболеваниях органов дыхания. Противопоказаниями к паровым ингаляциям являются тяжёлые формы туберкулёза, пневмония, плеврит, кровохарканье, артериальная гипертензии, ишемическая болезнь сердца, гипертрофия и полипоз слизистых оболочек дыхательных путей.
При выполнении влажных ингаляций лекарственное вещество с помощью портативного ингалятора распыляется и вводится в дыхательные пути без предварительного подогрева. Их делают с целью предупреждения высыхания слизистой оболочки трахеобронхиального дерева в условиях длительной искусственной вентиляции, для купирования отёка дыхательных путей, предупреждения бронхоспастической реакции, связанной с физической нагрузкой, гигиены дыхательных путей при наличии трахеостомы. Паровые ингаляции применяют в качестве симптоматической терапии заболеваний верхних дыхательных путей.
Тепловлажные ингаляции вызывают покраснение слизистой оболочки дыхательных путей, подавляют упорный кашель, разжижают мокроту, ускоряют эвакуацию слизи, улучшают дренирующую функцию бронхов. Процедуры делают пациентам, страдающим подострыми и хроническими заболеваниями носа, горла и среднего уха, острыми и хроническими заболеваниями бронхов и трахеи. Они показаны при абсцессе лёгкого, бронхиальной астме, пневмосклерозе, профессиональных заболеваниях органов дыхания, гриппе и острых респираторных заболеваниях.
Масляные ингаляции основаны на распылении подогретых различных масел, которые обладают трофическим, восстановительным и бронхопротективным действием. Их применяют для лечения и профилактики острого воспаления слизистых дыхательных путей, при набухании и утолщении слизистых оболочек, неприятных ощущениях сухости гортани или в носу. Противопоказаниям являются нарушение дренажной функции бронхов и работа на производствах с большим количеством мелкой пыли.
Воздушные ингаляции проводятся путём распыления находящихся в баллончике лекарственных веществ легко испаряющимся газом или сжатым воздухом. Показаниями являются:
Во время ультразвуковых ингаляций жидкость разбивается на мелкие частицы при помощи ультразвука или механических колебаний ультравысокой частоты. Ультразвуковые ингаляции являются эффективным средством лечения абсцесса лёгкого, пневмосклероза, пневмонии в фазе выздоровления, профессиональных заболеваний лёгких.
Проведение ингаляций при пневмонии небулайзером
В Юсуповской больнице ингаляции при пневмонии проводят небулайзером. Они помогают остановить воспалительный процесс, улучшают работу бронхов и лёгких, восстанавливают их вентиляционную и дренажную функцию. Суть небулайзера состоит в том, что во время процедуры создаётся аэрозольный пар с частичками лекарственного средства, которое достигает слизистых оболочек бронхов и лёгких. Ингаляции небулайзером способствуют проникновению лекарственных средств в область без воспаления, что позволяет снижать дозу препарата, принимаемого внутрь.
Существуют компрессорные и ультразвуковые небулайзеры. Компрессорные небулайзеры преобразуют лекарственные препараты в аэрозольный пар с помощью создания давления в жидкости, а ультразвуковые – ультразвуком. Процедуры не выполняют при наличии следующих противопоказаний:
Препараты, применяемые для ингаляций
При вирусной пневмонии с помощью небулайзера распыляют в дыхательные пути следующие противовирусные препараты: человеческий лейкоцитарный интерферон, полудан (индуктор интерферона), аминокапроновая кислота, натрия тиосульфат. Ингаляционным путём в организм вводят иммуномодуляторы: лейкинферон, деринат. Щелочные растворы (натрия гидрокарбонат), натрия хлорид, аквамарис способствуют разжижжению мокроты.
Муколитические препараты (АЦЦ, амброксол, флуимуцил, ринофлуимуцил, лазолван) применяют при нарушении бронхиальной проходимости у пациентов с пневмонией. Уменьшают воспалительный процесс препараты для местной антибактериальной терапии. К ним относится изофра (рифамицетин), полидекса, флуимуцил-антибиотик ИТ, амикацин.
Снимают спазм бронхов при пневмонии с помощью β2 агонистов короткого действия: вентолина, беротека. Их вводят с помощью небулайзера. Спазмолитическим эффектом обладают антихолинергические препараты: атровент, беродуал. После ингаляций этих лекарственных средств улучшается бронхиальная проходимость.
Ингаляции способствуют быстрому выздоровлению. Позвоните по телефону Юсуповской больницы, где врачи проводят комплексную терапию пневмоний, используют все пути введения лекарственных препаратов.
Что делать при пневмонии?
В зависимости от тяжести, стадии и симптомов пневмонии, заболевание лечат либо дома, либо в брльнице (стационаре). Что делать при пневмонии, чтобы как можно быстрее выздороветь?
Прежде всего, важен постельный режим, ведь организм должен «экономить» силы. Больному назначают сбалансированную (по БЖУ) диету без употребления соли. В рационе должно быть достаточно витаминов как для человека определенного возраста и веса. Применяют такие методы как дыхательные упражнения, массаж, физиотерапевтические процедуры. Индивидуально подбираются антибиотики с учетом типа возбудителя, который можно выяснить, проведя лабораторные исследования.
Ингаляции при пневмонии
Слово «ингаляция» переводится как «дыхание». Эти процедуры назначаются не только при пневмонии, а при воспалительных процессах в трахеи, легких, бронхах. Виды ингаляции:
Ингаляционные процедуры при воспалительных процессах в легких улучшают дренажную функцию дыхательных путей и вентиляционную функцию легких. В остром периоде ингаляции, как правило, не назначаются.
При пневмонии применяют такое лекарство как Биопарокс/фузафунгин. Он выпускается в форме аэрозоля; оказывает антимикробное действие местно. Частицы препарата при распылении попадают даже в самые тяжелодоступные места дыхательной системы, что приводит к относительно быстрому выздоровлению. Это лекарство применяют каждые 4 часа курсом до 7-10 суток по назначению лечащего врача.
Воспаление в дыхательной системе можно снять при помощи вдыхания ароматов хвойных деревьев. Но не все больные могут позволить себе прогулки в хвойном лесу. Потому актуальны хвойные ингаляции в домашних условиях. Нужно закипятить воду в кастрюле или металлической миске, положить туда несколько веточек ели, сосны, можжевельника, и дышать над образующимся паром. Усиливает эффект пищевая сода, которая в небольшом количестве добавляется в воду.
Советуют также применять аромалампу с эфирным маслом хвойных деревьев или кориандра; расставить в помещении, где находится больной, ветки сосны. Также делают ингаляции на настоях шалфея, ромашки, эвкалипта. Делая ингаляцию, дышать нужно полной грудью, но с аккуратностью, ведь можно обжечь дыхательные пути горячим паром.
Актуально такое народное средство от пневмонии как вдыхание пара только что сваренной картошки. После ингаляции такого типа нужно выпить стакан горячего настоя лекарственных трав:
Массаж при пневмонии
Медики времен ССР отметили, что у пациентов с хронической формой пневмонии улучшается внешнее дыхание после проведения курса массажа. Процедуру нужно начинать с носовой области и носогубной зоны для стимуляции носолегочных рефлексов, которые помогают расширить просвет бронхов и сделать дыхание более глубоким.
Проводят также массаж грудного отдела. Начинать нужно с передней части, переходя на спину. При массаже используют основные методики классической процедуры: растирания, поглаживания, разминания, вибрации. Грудную клетку при пневмонии нужно массировать снизу вверх. Процедура должна длиться 10-15 минут. На один курс массажа приходится 10-12 процедур, проводимых каждый день или через сутки. Как правило, массаж назначают на 4-5 сутки от начала лечения, с момента затихания острого периода воспаления.
Классический массаж при воспалительном процессе в легких подразумевает воздействие на паравертебральные зоны, широчайшую и трапециевидную мышцы, грудино-ключично-сосцевидную мускулатуру. Воздействие ведется на межлопаточный промежуток, надлопаточную зону, над- и подключичную зону, большую грудную и переднюю зубчатую мышцу, акромиально-ключичный и грудино-ключичный сустав. Тщательно нужно массировать межреберные промежутки, диафрагмальную область (на протяжении X – XII ребра от грудины к оси позвоночника).
Массаж должен сочетаться с приемом назначенных доктором лекарств. Только так можно усилить ваведение мокроты при пневмонии и улучшить вентиляционную функцию легких. Резервы дыхательной системы повышаются, растяжимость грудной клетки облегчается. Массаж нельзя проводить в острый период заболевания и при обострении хронической пневмонии, как уже было отмечено.
Пневмония: уколы
При воспалительном процессе в легких терапия включает прием антибиотиков. Чем раньше начали правильное лечение, тем выше шансы на выздоровление без осложнений. Процесс лечения контролируют бактериологическими методами. Антибиотики больной должен применять в определенной дозировке, которая устанавливается не только по инструкции к препарату, но индивидуально лечащим врачом. Придерживаются интервалов введения или приема препаратов, чтобы обеспечить в кровотоке и легких приемлемую концентрацию лекарства.
Препараты чаще всего вводят инъекциями, а не принимают перорально. Эффект от антибиотиков наблюдается, когда исчезают явления интоксикации организма, стабилизируется температура, общее состояние больного становится лучше, как он сам его характеризует. При положительной динамике в течение недели антибиотики могут быть отменены. Если эффекта от лекарства нет, через 2-3 суток лечения препарат меняют на другой, чаще всего — на более сильный.
Лечение пневмонии антибиотиками строго индивидуально. Учитывается возбудитель болезни, общее состояние пациента и тяжесть течения болезни. Антибиотики в зависимости от возбудителя:
Возбудитель
Препараты
Сульфаниламидные средства, бензилпенициллин, лекарства тетрациклинового ряда, эритромицин, линкомицин, цефалоспориновые антибиотики
Стрептомицин в сочетании с левомицетином, бисептол, цепорин, гентамицин, ампициллин
Эритромицин, стрептомицин, тетрациклиновый ряд
Гентамицин, нитрофурановый ряд, линкомицин, оксациллин
Эритромицин, цефалоспориновый и пенициллиновый ряд, тетрациклиновые и нитрофурановые анбибактериальные препараты
Цефтриаксон, ампициллин, левомицетин, тетрациклин
Гентамицин, тетрациклин, сульфаниламидные препараты
Нитрофурановый ряд, ампициллин, стрептомицин в сочетании с сульфаниламидными средствами
Эритромицин, тетрациклиновый ряд
Для активации иммунобиологических процессов врачи назначают биогенные стимуляторы. Эффективен в этом плане экстракт алоэ: 1 мл ежедневно курсом 2 недели, или день через день курсом 30 дней. Для поддержания сосудистого тонуса эффективно применяют препараты кордиамина или кофеина. При слабой сердечной деятельности (в особенности у пожилых пациентов) врач может назначить сердечные гликозиды: строфантин (1 мл 0,025% раствора), коргликон (1 мл 0,06% раствора).
Что нельзя при пневмонии?
Выше описаны мероприятия, которые эффективны при лечении пневмонии. Действия, которые запрещены при данном заболевании включают:
При пневмонии важно придерживаться специальной диеты, особенно при высокой температуре. Предпочтение отдают легкоусвояемым и разнообразным продуктам, в которых высокое количество витаминов. Комплексные поливитаминные препараты эффективны при лечении пневмонии. Также нужно поддерживать водно-электролитный баланс, употребляя достаточное количество жидкости: воду, свежевыжатые соки из фруктов и овощей, молоко с небольшим добавлением меда.
Что делать после пневмонии?
При своевременном лечении, которое начато вовремя, наиболее высокие шансы выздоровления (99%). Полное восстановление легочных тканей фиксируют в 70% случаев, у 20% пациентов формируется небольшая пневмосклеротическая область, у 7% — зона локальной карнификации. После пневмонии рекомендуется:
Иммунитет будет не на высоте первые полгода или даже год после выздоровления. Это нужно учитывать. Организм перенес тяжелую интоксикацию и терапию антибиотиками. Через год после болезни можно начать закаливание, рекомендовано постепенное повышение физической активности через 3 месяца после выздоровления. Особое внимание необходимо уделять правильному сбалансированному питанию – это будет лучшей профилактикой снижения иммунитета организма. Обязательно придерживаться всех рекомендаций лечащего врача! При появлении любых тревожащих симптомов срочно обращайтесь к доктору.
Мнение эксперта о воспалении легких: причины, симптомы, лечение
Пневмония – это воспалительное поражение легочной ткани, связанное с нарушениями дыхательной функции. Это заболевание – одна из наиболее распространенных воспалительных патологий в человеческой популяции. Для того чтобы предоставить посетителям сайта самую точную информацию, мы попросили пульмонолога медицинского центра «Анадолу» доктора Эсру Сонмез рассказать о том, почему возникает пневмония, как ее распознать и вылечить.
Почему возникает пневмония?
В подавляющем большинстве случаев воспаление легких становится последствием проникновения в организм инфекции. Инфекционные агенты, которые вызывают пневмонию, относятся к самым разным типам. Преимущественно это бактерии, но таким же действием обладают и вирусы, и грибки, и некоторые типы простейших. Наиболее частой причиной воспаления легких становятся следующие микроорганизмы:
Помимо инфекционных поражений, пневмония может быть вызвана:
Каковы симптомы воспаления легких?
Классическая клиническая картина пневмонии складывается из следующих проявлений:
При наиболее часто встречающейся крупозной пневмонии, возбудителем которой является пневмококк, к этим симптомам очень рано присоединяется одышка. Болезнь обычно протекает тяжело, поскольку в процесс вовлекается как минимум доля, а чаще сегмент или даже все легкое. На 3-4 сутки у пациента появляется рыжеватая мокрота, а кашель вызывает сильные колющие боли в грудной клетке на стороне поражения. Такое состояние при крупозной пневмонии может сохраняться до 10-14 дней.
Пневмония, вызванная хламидиями, легионеллами и микоплазмами, развивается намного более плавно. Для нее характерны:
Как диагностируют пневмонию?
В первую очередь важен врачебный осмотр и обследование. Иногда только по результатам прослушивания легких уже можно установить предварительный диагноз. Подтверждают его при помощи рентгенографии грудной клетки. Тип возбудителя устанавливают путем микроскопического исследования мокроты и посева ее на питательных средах. При необходимости проводят также:
Как лечат пневмонию?
Очевидно, что основой для терапии этого заболевания будут препараты, способные уничтожить саму причину его возникновения. Для воспаления легких, вызванного бактериями, это антибиотики, для вирусной пневмонии – противовирусные препараты, для грибковой – микоцидные средства и т.д.
Так как наиболее часто пневмонию вызывают бактерии, то и лечат ее, в основном, именно антибиотиками. Причем препарат широкого спектра действия назначают сразу же после установления диагноза. Это важно для того, чтобы начать терапию и подавление инфекции как можно раньше, что снизит риск утяжеления заболевания и развития осложнений. Одновременно с этим у пациента берут мокроту на микробиологическое исследование. Затем для инфекционных агентов, выделенных из мокроты, определяют устойчивость к тем или иным антибиотикам. Данный процесс занимает несколько дней. Потом появляется возможность сменить препарат, принимаемый пациентом, и назначить именно тот, к которому бактерии, вызывавшие конкретно этот случай пневмонии, наиболее чувствительны.
Немаловажно также и симптоматическое лечение, направленное на борьбу с проявлениями болезни и на облегчение состояния пациента. Здесь применяют препараты для расширения бронхов и разжижения мокроты – это помогает быстрее очистить дыхательные пути. Назначают также кортикостероиды, как противовоспалительные средства, солевые растворы для поддержания водного-солевого равновесия, а также, при дыхательной недостаточности, ингаляции кислорода. На завершающих этапах заболевания хорошие результаты дает и физиотерапия: ультрафиолетовое облучение, вибрационный массаж, лечебная физкультура и т.д.
Существует ли вакцина от пневмонии?
Нет, не существует. Дело в том, что вакцина – это средство профилактики, направленное на защиту человека лишь от определенного вида инфекционных агентов. Так, например, вакцина от кори улучшает иммунную защиту только от вируса кори и более ни от чего. А как мы говорили выше, пневмония – это полиэтиологическое заболевание, то есть причиной его могут становиться самые разнообразные микроорганизмы, не говоря уже о случаях воспаления легких, обусловленных неинфекционными факторами. Разумеется, ни одна вакцина не может обеспечить защиту одновременно от всех этих инфекций.
Тем не менее, вакцина от пневмококка, который вызывает крупозную пневмонию, существует. Самые современные типы этой вакцины1 защищают сразу от 23 наиболее распространенных вариантов пневмококка, более чем на 90% снижая вероятность возникновения заболеваний, вызываемых данным микроорганизмом. Эффективность ее не зависит от возраста, а потому сделать ее рекомендовано также и всем тем, кто родился до 2014 года. Особенно это важно для пожилых людей и лиц с хроническими заболеваниями эндокринной, сердечно-сосудистой, иммунной и дыхательной систем, так как данные категории граждан входят в группу риска по возникновению пневмонии.
Может ли вакцина от пневмококка защитить от коронавируса?
К сожалению, нет. Как мы упоминали ранее, вакцинация создает иммунитет только к конкретному виду инфекционных агентов. Это означает, что привившись от пневмококка, защиту от коронавируса SARS-CoV-2 вы не получите. Для этого необходима вакцина, разработанная специально против такого вируса.