почему эпилептикам нельзя смотреть на мигающие
TikTok признал опасность приложения для людей с эпилепсией
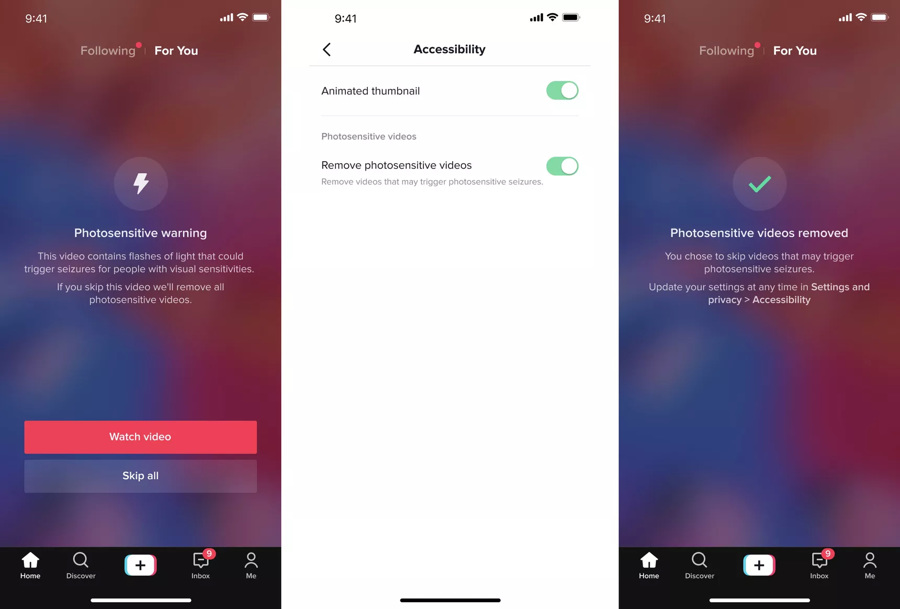
Администрация TikTok предостерегла, что определенный контент, показываемый в приложении, может вызывать приступы эпилепсии. Видео светочувствительного типа (с мерцающим светом большой интенсивности, который может спровоцировать судорожный припадок) вскоре разрешат скрыть.
TikTok уже предупреждает блогеров перед загрузкой клипов с быстро чередующейся картинкой, мигающими огнями и другими элементами, которые могут стать причиной светочувствительной эпилепсии. Однако в ближайшие недели в приложении появится настройка, которая позволит зрителям полностью отказаться от просмотра такого контента.
Слева — предупреждение о светочувствительном контенте, по центру — экран с новой настройкой
Новая функция была реализована при участии Американского фонда по борьбе с эпилепсией, пишет The Verge. По словам представителей TikTok, они также сотрудничают с организациями по борьбе с эпилепсией в Европе, Японии и Южной Корее.
На прошлой неделе руководство TikTok объявило о расширении функций родительского контроля. Теперь взрослые могут ограничивать круг лиц, имеющих возможность взаимодействовать с аккаунтом ребенка, скрывать определенные материалы, пользователей, хэштеги и аудиозаписи, а также выставлять ограничения на время использования приложения.
26 марта — фиолетовый день, день больных эпилепсией. Мифы об эпилепсии
26 марта — фиолетовый день, день больных эпилепсией. День, когда международные организации обращают внимание на это заболевание в целях просвещения и дестигматизации.
Несмотря на то, что в настоящее время мы окружены различными источниками качественной информации, до сих пор витают различные легенды и мифы об этом заболевании. Данные мифы характерны не только для стран постсоветского пространства, но и во всем мире. Просвещение может нам обеспечить более безопасную среду жизни.
Миф № 1: Все люди с диагнозом эпилепсия теряют сознание во время приступов.
Миф № 2: Эпилепсия — это навсегда.
Эпилепсия может иметь большое количество причин. Это могут быть приобретенные и врожденные нарушения структуры мозга, естественная незрелость мозга, генетические нарушения К счастью, некоторые эпилепсии относятся к заболеваниям, что дает надежду на снятие диагноза при созревании мозга. По международной статистике, около 70% эпилепсий являются контролируемыми, при правильном подборе препаратов человек может вести активный образ жизни, и окружающие, а иногда и врачи, даже не узнают о наличии заболевания, если только сам человек с эпилепсией этого не расскажет.
Миф № 3: Эпилепсия — всегда психиатрическое заболевание.
Миф № 4: При возникновении судорожного приступа человека необходимо удерживать и фиксировать.
В зависимости от судорожного приступа, удерживание влечет за собой возможные травмы как человека с приступом, так и свидетеля. Приступ будет идти своим чередом и физическое воздействие в виде фиксации не изменит его течения.
Миф № 5: НУЖНО ПОЛОЖИТЬ В РОТ!
Нет! Это наиболее опасный миф! За время работы в стационаре я видела различные попытки родителей и родственников «спасти» ребенка введением в рот постороннего предмета. Чаще всего страдают пальцы родителей. Укушенные раны у родителей заживают долго, зубной налет содержит большое количество бактерий. Металлические предметы, а чаще всего это ложки — повреждают слизистую полости рта. Самое ужасающий случай — родственник ребенка имел под рукой отвертку. Из благих побуждений и распространенности мифа отвертка оказалась во рту у ребенка. Тот родственник считал, что ребенок умрет без предмета во рту. Итог: сломанные зубы и поврежденное небо.
Миф № 6: Каждому человеку после приступа необходимо госпитализироваться в стационар.
Нет. Если человек чувствует себя хорошо после приступа, то необходимости «ложиться» в больницу нет. Но! Если есть отягчающий фактор: если приступ случился впервые в жизни, если приступ длится более 5 минут, если после приступа сознание не восстановлено, если после первого приступа сразу начался второй, если отмечаются затруднения дыхания, если приступ случился в воде или если существуют сопутствующие осложняющие факторы (беременность, травмы, хронические заболевания) — то необходим вызов скорой помощи. Врач бригады скорой помощи оценивает состояние, после чего принимает решение об эвакуации в стационар.
Миф № 7: Люди с эпилепсией всегда имеют умственную отсталость.
Длительность диагноза, количество перенесенных приступов не всегда коррелируют интеллектуальными нарушениями. Люди с эпилепсией могут быть талантливыми людьми, учеными, победителями научных олимпиад.
Миф № 8: Люди с диагнозом эпилепсия не могут полноценно работать, занимать ответственные позиции.
Они могут работать, а могут не работать. Могут быть ответственными и безответственными, как и все люди вокруг. Абсолютное большинство профессий, высшие руководящие должности, могут быть заняты людьми с диагнозом эпилепсия.
Миф № 9: Легко предсказать возникновение приступа.
В настоящий момент научный прогресс не обеспечил нас стабильно работающими устройствами для предсказания приступа. Но некоторые люди могут ощущать специфические явления «ауры», которые предсказывают приступы конкретно у этих пациентов.
Миф № 10: Эпилепсия возникает только в детстве.
По данным статистики наибольшая вероятность возникновения эпилепсии — в детском и пожилом возрасте. Но заболевание может начаться у любого человека в любом возрасте.
Миф № 11: Эпилепсия имеет только семейную, генетическую причину.
В подавляющем большинстве люди с эпилепсией не имеют близких родственников с данным заболеванием.
Миф № 12: Люди, больные эпилепсией, не могут иметь детей; не могут иметь здоровых детей.
Наибольшую опасность во время беременности представляют генерализованные (как в кино) судорожные приступы. Во время таких состояний плод может страдать от гипоксии. Также, беременность должна быть запланированной. В идеальном варианте необходима консультация генетика и эпилептолога для оценки рисков возникновения приступов и принимаемых противосудорожных препаратов. Некоторые лекарства могут негативно влиять на плод. Однако при грамотном лечении болезни и под наблюдением врача беременность и роды часто возможны и безопасны.
Миф № 13: Электроэнцефалография (ЭЭГ) и видео ЭЭГ мониторинг показывают абсолютно точную информацию навсегда.
Данные виды исследования являются точными в определенный момент времени. Патологическая активность может возникать в конкретное время суток или стимулироваться определенной деятельностью. У 10% пациентов с диагнозом эпилепсия не фиксируется эпилептиформная активность по данным ЭЭГ. Также от 5 до 8% здоровых детей могут иметь патологическую активность по данным ЭЭГ, что не является основанием для установления диагноза эпилепсия.
Миф № 14: Если по данным МРТ нет ничего плохого, то эпилепсии нет.
МРТ и КТ головного мозга являются методами нейровизуализации, изображениями структуры головного мозга. Они могут показывать изменения, характерные для диагноза эпилепсия, что помогает нам объяснить причину возникновения приступов (опухоли, патологии развития, дисметаболические нарушения, генетические проявления ). Но у большинства (86%) пациентов по данным МРТ изменений нет.
Мифы и правда об эпилепсии
11 вопросов об этой болезни и 11 исчерпывающих ответов
Каких-то 30 лет назад пациентов с эпилепсией лечили психиатры. Болезнь стигматизирована до сих пор, вокруг нее сложилась масса мифов. 25 марта в мире отмечался день борьбы с эпилепсией. Доктор медицинских наук, главный внештатный специалист — детский невролог ПФО Елена Морозова и кандидат медицинских наук Дмитрий Морозов — врачи-эпилептологи. Накануне они провели пресс-конференцию об этой болезни. Символично, что на Елене был сиреневый шарфик, а в кармане пиджака Дмитрия — сиреневый платок. И это не случайно: сиреневый, лавандовый цвет считается терапевтическим, успокаивающим, и именно он стал символом Дня борьбы с эпилепсией. В «Реальном времени» — выжимка из их рассказа. Отвечаем на самые популярные вопросы о болезни: как действовать, если у человека приступ, по каким признакам диагностируют эпилепсию, что делать, если диагноз уже поставлен, а главное — почему эпилепсия не приговор.
Что такое эпилепсия и сколько людей ею больны?
Зачем мне вообще знать об этой болезни?
Елена Морозова: Заболевание это имеет высокую социальную значимость.

Исторически примерно до 90-х годов прошлого века эпилепсия официально относилась к области к психиатрии. Естественно, это накладывало определенный отпечаток на жизнь пациентов, в обществе был своеобразный взгляд на нее. Может быть, оттуда и появились стигмы. Потом потихоньку эпилепсия перешла в раздел неврологии, но социальные проблемы пациентов пока никуда не делись. И чем меньше мифов вокруг этого заболевания, тем лучше.
Как диагностируют эпилепсию? По припадку с падением и судорогами?
Елена Морозова: Во-первых, приступы должны повторяться хотя бы два раза. Однократный приступ вовсе не означает, что есть заболевание. Во-вторых, подавляющее число обычных людей и врачей считают, что эпилепсия — это только «классические» приступы с падениями и судорогами. Но только часть приступов выглядит так.
Дмитрий Морозов: В медицине описано до 70 видов эпилептических припадков.
Какие еще бывают эпилептические припадки, кроме классических?
Дмитрий Морозов: самый сложный возраст для диагностики — дети первого года жизни. У младенцев может быть много странных движений, которые очень сложно отличить от патологических. И это самый тяжелый контингент больных в плане отличия и идентификации приступов. Нам часто приносят младенцев, у которых физиологические нормальные движения, но неопытные родители думают: что-то с ними не так. При таких подозрениях нужен эпилептолог, который дифференцирует нормальные движения от патологических.
Часто ли диагноз ставится ошибочно?
Елена Морозова: Вчера у меня был яркий пример, 15-летняя пациентка. Творческая семья, девочка выступает. Ей несколько лет назад поставили диагноз «эпилепсия», врач очень драматично ей об этом рассказал. Результат — две попытки суицида за 2 года. Девочка решила, что у нее болезнь, ей нельзя выступать, ее творческая карьера закончилась, и жизнь, значит, тоже. Ребенок живет на антидепрессантах. А в итоге обследования оказалось, что диагностировали ее неверно и эпилепсии у нее нет. И это очень серьезно, ведь единожды прозвучавший в карточке диагноз, который может быть ошибочным, остается с пациентом навсегда. Ко мне приходят часто здоровые молодые люди, которые говорят: «Я хочу служить в армии, водить машину, но у меня был один приступ, и диагноз не снимают». Но снять диагноз в России очень сложно.
Можно ли вылечить эпилепсию?
Повода для частых госпитализаций таких пациентов нет, а необходимость лежать в больнице раз в полгода — это стереотип. В идеале человеку с эпилепсией должна быть подобрана хорошая базовая терапия, и единственным напоминанием о его заболевании становится прием таблетки один раз в день.

Хочется подчеркнуть: очень важно обратиться в дебюте для постановки диагноза к квалифицированному сведущему специалисту. Ни в коем случае нельзя заниматься самолечением. Народные методы при эпилепсии не просто не действуют — они могут быть даже опасны.
Елена Морозова: Для меня удивителен факт, что многие взрослые больные эпилепсией почему-то лечатся хуже, чем дети. Они живут на таблетках и терпят продолжающиеся приступы, потому что эти препараты им назначили в детстве. Но всю жизнь жить с приступами не надо — и воспринимать их как приговор тоже. Если лекарство не подходит — надо пытаться искать другую схему, оптимальную в каждом конкретном случае. Наша цель — минимизировать приступы, и это вполне возможно. Совершенно неправильно продолжать жить с пониманием, что ты приговорен! Между тем, многие пациенты выходят из кабинета эпилептолога примерно в таком же состоянии шока, как из кабинета онколога. Между тем, хотя рак и гораздо более драматичное заболевание, чем эпилепсия, сейчас лечатся и многие его формы. А уж в случае эпилепсии — медицина не стоит на месте, и появляются все новые способы минимизировать количество приступов и войти в ремиссию.
Правда ли людям с этой болезнью нельзя учиться в институте, работать на сложной работе?
Как помочь человеку, у которого начался приступ?
Елена Морозова: Не надо начинать метаться, открывать окна, высовывать пациента головой в окно, разжимать ему зубы (часто ломая их). Нужно во время припадка положить пациента на бок, чтобы у него не запал язык. Сохраняйте максимальное спокойствие. По возможности зафиксируйте приступ на видео, чтобы потом показать его врачу (а он уже классифицирует припадок и изучит его: доктор должен видеть лицо, руки, ноги пациента, всю кинематику приступа). Не надо вызывать скорую помощь, если перед вами хорошо знакомый вам человек, а приступ длится не дольше 5 минут. А вот если все продолжается более пяти минут — позвоните в скорую помощь.

Что делать родителям, если у их ребенка на ЭЭГ обнаружена подозрительная активность и врач ставит диагноз «эпилепсия»?
Елена Морозова: В первую очередь, надо подтвердить диагноз и срочно идти к высококвалифицированному специалисту-эпилептологу. Это должен быть доктор, который оценит, фоновая это активность мозга, которая есть примерно у 5% всех людей, или это тот симптом, на который нужно обратить внимание даже при отсутствии приступов. Раньше говорили так: мы не лечим энцефалограмму, мы лечим пациентов. Сейчас бывают случаи, когда нет приступов, но есть активность на ЭЭГ, на которую стоит обратить внимание. Но такие случаи очень специфичны, они встречаются не так часто.
Дмитрий Морозов: Как говорили старые профессора: мы должны снимать шляпу перед дополнительными методами исследования (ЭЭГ и МРТ), но не должны снимать голову. Это значит, что диагноз «эпилепсия» прежде всего базируется на клинических проявлениях. И уже потом в дело вступают дополнительные методы исследования — ЭЭГ, МРТ, генетика.
Может ли прививка спровоцировать развитие эпилепсии?

Действительно ли люди с эпилепсией психически и эмоционально нестабильны?
Дмитрий Морозов: Чехов говорил, что миссия врача — не только лечение людей, но и распространение знаний. Основной нашей целью является рассказать, что эпилепсия — это не одно заболевание. Все люди разные, и протекает она у всех по-разному. И она — не приговор, а заболевание, которое можно эффективно сдерживать. Мы надеемся, что когда общество это поймет — произойдет смена парадигмы, разрушатся стереотипы. Важно, чтобы было как можно меньше мрака и как можно больше света в донесении этих знаний.
Светочувствительная эпилепсия: реальна ли опасность VR
В середине января на канале Rogue Shadow VR появилось видео, на котором у одного из участников в реальной жизни происходит припадок: персонаж падает на пол, дёргается, и слышно, что в то же время игрок начинает тяжело дышать и издавать неразборчивые звуки. Остальные персонажи толпятся вокруг и обсуждают, что можно сделать и знает ли кто-то несчастного в реальной жизни. Спустя три минуты игрок пришёл в себя, сообщил, что он в порядке, и через какое-то время вышел из чата. Видео выложили с разрешения самого пострадавшего, его посмотрели более миллиона человек.
Скорее всего, участники чата стали свидетелями припадка, вызванного одной из форм рефлексогенной эпилепсии. Если говорить простым языком, эпилепсия — это «короткое замыкание» — по той или иной причине (травма, инфекция, генетическая мутация), в мозге возникают спонтанные импульсы, которые вызывают неконтролируемую активацию нейронов. Это в свою очередь может приводить к эпилептическим припадкам, которые иногда сопровождаются судорогами и потерей сознания. Они могут продолжаться от нескольких секунд, до часов и даже дней приводя к серьёзным повреждениям мозга и даже смерти.
Мы решили разобраться, опасны ли новые технологии для больных эпилепсией и что можно сделать, чтобы себя обезопасить.
Для людей, страдающих рефлексогенной формой заболевания, припадок — это своеобразная реакция на какие-нибудь внешние раздражители. Это могут быть музыка, вспышки света, что-то пугающее, и даже просто чтение, горячая ванна и некоторая еда. Такой формой страдают около 5 % всех больных эпилепсией. В данном случае, участник чата, скорее всего, был болен фотосенситивной эпилепсией, при которой припадок может быть спровоцирован яркой вспышкой, мельканием света или изображения на экране, а иногда просто высококонтрастной картинкой. По данным 2010 года, припадкам, вызванным визуальными раздражителями, подвержен 1 человек из 4000. Наиболее распространены подобные случаи среди пациентов от 7 до 19 лет. Более 75 % диагностированных теряют фоточувствительность после двадцати. Согласно некоторым данным, девушки страдают от фотосенситивной эпилепсии в два раза чаще молодых мужчин.
Предрасположенность к фотосенситивной эпилепсии может передаваться по наследству, но, как и в случае с другими формами заболевания, для его проявления необходим какой-то триггер. Частота зафиксированных случаев припадков значительно возросла в 1950-ых в связи с распространением телевидения. Из-за низкого качества кинескопов изображение постоянно мелькало, вызывая раздражение и головную боль даже у здоровых людей. Ситуация усугублялась периодическими помехами, из-за которых картинка рябила и мигала, а по экрану начинали бежать полосы, что вызывало припадки у больных. Частота мерцания изображения является одним из решающих факторов при фотосенситивной эпилепсии. Согласно результатам исследования, больные эпилепсией наиболее чувствительны к частоте вспышек от 16 до 20 Гц, однако 49 % пациентов демонстрировали восприимчивость к мерцанию частотой 50 Гц. Это объясняет возросшее число припадков, вызванных просмотром телевизора, так как старые электронно-лучевые кинескопы обновляли экран 50 раз в секунду. Частицы фосфора успевали «остыть» до того, как электронный луч вновь дойдёт до них, что приводило к мерцанию картинки. В 1993 году были разработаны специальные рекомендации для производителей по частоте обновления экрана и использованию некоторых цветов. Современные мониторы и экраны телевизоров в основном используют жидкокристаллические дисплеи, что позволяет добиться частоты обновления изображения 70—100 Гц и минимизировать мерцание.

В статье 2007 года описан любопытный случай 9-летней девочки, страдающей фотосенситивной эпилепсией. Он интересен тем, что девочка намеренно садилась вплотную к экрану, самостоятельно провоцируя эпилептическую активность в мозге. Дело в том, что припадок, в привычном понимании, не является обязательной частью эпилептического приступа. В момент эпилептогенной активности хаотичные сигналы, возникающие в мозге, могут затрагивать различные зоны, вызывая всевозможные ощущение, в том числе, эйфорию и удовольствие. Из-за этого формируется «компульсивная тяга» к триггерам, что нередко случается при фоточувствительности. Важно обратить внимание и на то, что странное поведение ребёнка не проявлялось только в доме отца, где стоял телевизор с жидкокристаллическим экраном.
Использование новых технологий позволяет свести эффект мерцания практически на нет, что значительно снижает опасность возникновения приступа у больного. Также отмечается сравнительная безопасность просмотра фильма в кинотеатрах, где из-за слабой освещённости зала, мерцание изображения не так заметно, даже на частоте 24 кадра в секунду. Как показывают некоторые исследования, просмотр кино в 3D-формате несёт ещё меньший риск, так как поляризованные очки снижают яркость изображения до 50 %. Однако, стоит помнить, что в кинотеатре экран занимает практически всё поле зрения, а значит есть риск припадка, вызванного, собственно, происходящим на экране. Широко известен случай массовых эпилептических припадков, произошедший в Японии 16 декабря 1997 года, когда по телевидению показывали очередную серию популярного мультфильма «Покемон». В одной из сцен вспышка от взрыва сопровождалась сменой красного и синего цветов с частотой примерно 12 Гц. В течение четырёх секунд вспышки занимали большую часть экрана, а в течение двух секунд — весь экран. При просмотре серии у некоторых зрителей появились различные симптомы фоточувствительности: от головокружения и тошноты, до временной потери зрения и эпилептических припадков. В больницы в тот день было доставлено 685 человек, в основном детей. После этого случая трансляцию мультсериала приостановили на несколько месяцев, в течение которых было проведено расследование. В конечном итоге серия была полностью исключена из эфира, а японские врачи и работники телевидения выпустили несколько рекомендаций для производителей видеоматериалов:
— Частота мигания изображения, особенно красного цвета, не должна превышать трёх раз в секунду.
— Если в изображении отсутствует красный цвет, то максимально допустимая частота — пять раз.
— Мигающие изображения не должны демонстрироваться более двух секунд.
— Недопустимо, чтобы полосы, спирали и концентрические круги занимали большую часть экрана.
Сегодня, опасность припадков при светочувствительной эпилепсии известна практически всем производителям медиаконтента. Фильмы, компьютерные игры и просто видеоролики в интернете сопровождаются предупреждающими надписями о возможных последствиях для людей, страдающих фотосенситивностью. Тут, как и во многих других случаях, самым надёжным способом избежать потенциально опасных ситуаций будет соблюдение несложных правил техники безопасности. На сайте австралийской организации по поддержке больных эпилепсией Epilepsy Action Australia отмечается, что наиболее частыми триггерами припадков становятся:
— стробоскопы, светомузыка;
— телевизоры, компьютеры, видеоигры;
— рисунки в полоску на обоях или одежде;
— движущийся эскалатор;
— солнечный свет, отражающийся от снега или воды, а также лучи, пробивающиеся сквозь деревья при движении в транспорте;
— мигающие лампы дневного света.

Юрий Викторович Соломатин, к. м. н., врач-эпилептолог Юсуповской больницы, даёт несколько рекомендаций, как можно избежать возникновения припадков при светочувствительной эпилепсии:
ДИСКОТЕКА
Большинство молодых людей с эпилептическими приступами могут посещать дискотеки. Обычные цветомузыкальные эффекты для них безопасны. Приступы могут спровоцировать только стробоскопические (часто мерцающие) яркие вспышки в затемнённом помещении у людей с фотосенситивной формой эпилепсии. Вероятность появления приступов напрямую зависит от частоты мелькания и яркости световых эффектов. Кроме того, необходимо помнить, что такие постоянные спутники дискотек, как недосыпание, усталость и алкоголь, могут также способствовать возникновению приступов.
ТЕЛЕВИЗОР
— Располагаться не ближе 2-х метров от экрана так, чтобы уровень глаз не был выше уровня экран.
— Отдавать предпочтение меньшим размерам телевизионного экрана.
— Использовать телевизоры с высокой частотой развёртки (от 100 Гц).
— Смотреть телевизор в освещённом помещении.
— Закрывать один глаз при просмотре калейдоскопических съёмок, вспышек, мелькающих картинок, чтобы уменьшить эффект мерцания.
— Использовать для управления телевизором дистанционный пульт.
КОМПЬЮТЕР
— Расстояние от глаз до экрана монитора должно быть не меньше 35 см (для 14-дюймовых экранов).
— Экран монитора должен быть чистым, с правильно отрегулированными параметрами изображения.
— Компьютер должен быть установлен в светлом помещении.
— Избегать бликов от окон или других источников света на экране.
— При выборе монитора отдавать предпочтение моделям с частотой обновления не менее 60 Гц.
— Исключить другие мониторы или телевизоры из поля зрения.
— Избегать программ, которые используют большую часть экрана в качестве светлого фона, или уменьшить рабочее окно программы с изменением фона окна на менее контрастный (желательно с наличием зелёных тонов).
— Избегать рассматривания мелких деталей изображения на экране с близкого расстояния.
— Постараться не работать за компьютером в возбуждённом или переутомлённом состоянии, при недосыпании, или в состоянии алкогольного опьянения.

Что касается набирающей популярность технологии VR, тут актуальны те же самые проблемы, что и при работе с другими мониторами и экранами. Самые популярные очки виртуальной реальности, которые используют свой дисплей, а не экран телефона, обладают достаточно высокой частотой обновления изображения: 90 и 120 Гц у PlayStation VR, от 60 до 90 Гц у Oculus Rift и 90 Гц у HTC VIve. Таким образом, можно заключить, что мерцание самого дисплея вряд ли станет триггером припадка. Стоит учитывать тот факт, что изображение занимает 100 % поля зрения пользователя, а значит вспышки, резкая смена контрастного фона или изображения будут оказывать более сильный эффект в виртуальной реальности, чем просто на экране компьютера. При возникновении любых неприятных ощущений стоит немедленно снять очки и дать глазам отдохнуть.
Как отмечает Юрий Викторович, при эпилепсии стоит уделить внимание предотвращению приступов — этому способствует соблюдение режима сна и питания, а также постоянное наблюдение у лечащего врача и своевременно принимать необходимые меры. К сожалению, при некоторых формы болезни приходится прибегать к хирургическому вмешательству. Как правило, это подразумевает разрушения очага, что приводит к отступлению припадков и постепенной нормализации состояния пациента. Но в большинстве случаев вполне достаточно регулярно принимать специальные препараты. «Лечение, конечно, отнимает у нашего пациента время, ущемляет в тех желаниях, которые у него существуют, но наша задача — достигнуть эффекта как можно быстрее, но самое главное — не сорвать ремиссию».
Благодаря развитию медицины и фармакологии, сегодня не приходится сидеть на таблетках всю жизнь, препараты становятся всё безопаснее, с меньшим количеством побочных эффектов, что позволяет пациенту оставаться активными. «У меня мальчик один, — рассказывает Юрий Викторович, — как раз буду докладывать на конференции о его случае. Уже четвёртый год у него положительная динамика на препарате, и сорвал только потому, что пошёл на сноуборде лишний раз покатался. Он не выпадал из социума, он активный образ жизни ведёт, работает и учится, все у него хорошо. Просто покатался на сноуборде. Там, видимо, перегрузка была большая физическая. Надо же не перегружаться».
В будущем ожидается разработка так называемых «пролонгированных» форм препаратов, которые можно принимать раз в несколько месяцев, что позволит практически не менять образ жизни. Также бо́льшее внимание начинают уделять информированию больных: «Нельзя забывать предупреждать пациентов о том, что некоторые препараты могут давать в виде побочки депрессивное состояние. Нужно всегда предупреждать пациента, что такое возможно. Для наилучшего лечения необходимы усилия эпилептолога, невролога, но и психиатра, психотерапевта, психолога, — чтобы была совместная работа».
Значительную роль в трудностях лечения эпилепсии, по мнению Юрия Викторовича, играет и тот факт, что мы до сих пор довольно-таки мало знаем о самой болезни. Эпилепсия — сложное заболевание, имеющее множество форм и причин, а значит, и методов лечения: «При выборе препаратов необходимо говорить и о формах приступов. Либо это простые приступы, либо это какие-то сложные приступы, либо генерализованные приступы. Это всё будет нам, конечно, подспорьем. Нужно структурировать изучение. И — совместная работа биологов, нейрофизиологов, клиницистов. Эпилепсию надо дальше изучать, изучать действия препаратов, как они действуют на те или иные приступы, формы приступов, на те или иные структуры головного мозга. Вот что самое главное: изучить саму эпилептическую систему, как она устроена, что первично, что вторично. И, конечно, надо совершенствовать безопасность лекарств, безопасность противосудорожных препаратов, потому что некоторые пациенты принимают их в течение длительного времени, 5—10 и больше лет».
И пока наука идёт вперёд, нам остаётся лишь соблюдать режим, бережно относиться к здоровью и не откладывать походы к врачу. Профилактика и своевременная диагностика — важные и эффективные шаги на пути к здоровой, полноценной жизни.