Как можно уменьшить размер головы
Атерома головы
Что такое атерома? На каких частях тела она может возникать? Как часто встречаются атеромы на голове? Насколько они опасны? Как правильно лечить атерому волосистой части головы? Куда можно обратиться за помощью в Москве?
Атерома волосистой части головы — доброкачественное новообразование, которое представляет собой кисту, образовавшуюся в результате закупорки протока сальной железы. Постепенно внутри накапливается секрет (кожное сало), кристаллы холестерина, отмершие клетки. Эта масса имеет желтоватый цвет и очень неприятный стойкий запах.
Почему возникает атерома на голове?
Атеромы бывают врожденными и приобретенными. Во втором случае их развитию способствуют:
Атеромы бывают единичными и множественными, размеры их колеблются от горошины до куриного яйца и больше. Так как атеромы развиваются из сальных желез, то и возникают они чаще на тех частях тела, где этих желез много: на голове, лице, шее, в подмышках.
Какими симптомами проявляется атерома волосистой части головы?
Сначала на месте будущей атеромы возникает воспаление: проявляется оно в виде покраснения, зуда. Затем эти симптомы стихают, появляется округлая, гладкая, довольно плотная на ощупь шишка. Если содержимое кисты начинает выделяться на поверхность кожи — этот запах запоминается надолго.
Припухлость, болезненность, быстрое увеличение шишки в размерах, повышение температуры тела — такие симптомы говорят о том, что в атерому проникла инфекция.
Опасна ли атерома головы?
Если нет осложнений, то самая большая неприятность, которую доставляет атерома волосистой части головы — это отсутствие волос в том месте, где она находится. Но ситуация может измениться:
Если на коже головы появилась непонятная шишка, не стоит дожидаться осложнений. Обратитесь к нашим докторам, они удалят её быстро и аккуратно!
Как удаляют атеромы?
Никакие лопухи, подорожники и компрессы со спиртом при атероме не помогают. Лечить её нужно хирургически. Врача стоит посетить как можно раньше. Если атерома нагноилась — к хирургу нужно отправиться бегом.
Самый бессмысленный способ удаления атеромы головы — пункция, когда в кисту вводят иглу и откачивают при помощи шприца её содержимое. Так не делает ни один нормальный врач (разве что с целью получить содержимое кисты и отправить на биопсию). Пока стенки атеромы сохранны, она будет наполняться снова и снова. Для того чтобы избавить пациента от кисты, её стенки нужно удалить полностью. Классическая операция выглядит следующим образом:
Вмешательство выполняют под местной анестезией. Обычно операцию проводят амбулаторно, но, если атерома имеет большие размеры, может потребоваться госпитализация в стационар. Впрочем, скальпели уже отходят в прошлое. У хирургов появились инструменты поэффективнее. Например, лазеры. При помощи них атерому на голове размером менее 5 мм можно испарить бесследно, при более крупных придется дополнительно сделать небольшие разрезы.
Еще более совершенный способ удаления атером волосистой части головы — радиоволновая и лазерная хирургия. Именно эти методы применяют врачи клиники «ПрофМедЛаб». Лазер или ррадиоволны высокой частоты работают вместо скальпеля. Они мало травмируют ткани, заживление происходит быстрее, косметический эффект лучше.
Повторное возникновение атеромы после удаления
Рецидив — одно из возможных осложнений после операции по удалению атеромы. Чаще всего причина банальна и связана с человеческим фактором: врач удалил капсулу не полностью. Мы же рассмотрим вариант, когда хирург всё сделал «на отлично», от атеромы на голове не осталось и следа. Может ли она возникнуть повторно? Может, если то же самое произойдет с другой сальной железой. Можно ли это предотвратить? Снизить риски поможет соблюдение трех простых рекомендаций:
Если атерома всё же появилась, не стоит медлить с визитом к врачу. Запишитесь на прием к хирургу в медицинском центре «ПрофМедЛаб»: +7 (495) 120-08-07.
Многие пациенты обращаются к пластическому хирургу, когда им необходимо выполнение фронтопластики лба или надбровных дуг. Этим термином называют целый комплекс различных методов вмешательства, применяемых пластическими хирургами, чтобы изменить форму, устранить различные косметические дефекты в зоне надбровных дуг или лобной области. Операция по уменьшению лба позволяет исправить асимметрию лица, увеличить проекцию лобных бугров.
Показания к пластике лба и бровей
Ключевым показанием к проведению фронтопластики является желание пациента, если он не удовлетворен внешним видом лба и лица в целом, это приносит ему психологическое неудобство и формирует комплексы. Показания к вмешательству:
Помимо выполнения фронтопластики лба врач может провести и коррекцию мягких тканей, устранив морщины, что дает омолаживающий эффект.
Противопоказания к уменьшению лба и пластике
Перед проведением фронтопластики необходимо полное обследование и консультация пластического хирурга, чтобы исключить возможные противопоказания. Это важно для того, чтобы не было осложнений и необратимых изменений после вмешательства. Так, операция не проводится в случае, если:
Если развитие лицевого скелета еще не завершено, есть проблемы кожи в зоне операции, обострились серьезные болезни, есть признаки ОРВИ или общее недомогание, при беременности и лактации операцию временно отложат.
Подготовка
После консультации определения цены фронтопластики лба или надбровных дуг, необходимо проведение предоперационной подготовки. Помимо всех анализов, консультаций терапевта, лор-врача и анестезиолога, необходимо выполнение рентгенограмм в боковой и прямой проекции. Они помогают хирургу оценивать форму пазух, их истинный размер, толщину костных перегородок и расположение анатомических структур.
Особенности фронтопластики заключаются в том, что врач имеет четкие анатомические точки, работает в зоне вмешательства, не затрагивая зоны кровообращения и нервы, что помогает быстрее восстановиться. Доступ по области роста волос помогает спрятать будущий рубец, а отслойки глубоких слоев тканей маскируют отеки и возможные гематомы.
Виды операций по коррекции формы лба
Уменьшить лоб с помощью пластики можно за счет нескольких вариантов операций и вмешательств.
Перенос линии роста волос
Это одна из самых простых манипуляций по пластике лба. Врач иссекает полоску кожи по зоне роста волос, уменьшая тем самым высоту области лба или корректируя залысины. Возможно иссечение небольшого фрагмента в волосистой части, с переносом линии роста волос чуть выше. Во время операции врач может скорректировать мягкие ткани, приподняв область бровей, тем самым визуально увеличив размер лба.
Работа с костными структурами
При данном типе вмешательства могут проводиться операции по уменьшению размеров лба или его увеличению. Если это увеличение размеров, применяется имплантация для наращивания кости, при уменьшении проводят частичную остеотомию или шлифовку кости. Этой манипуляции будет вполне достаточно для незначительной коррекции лба или изменения его рельефа. Если необходимо существенно изменить объемы костной ткани, скорректировать рельеф, будет использоваться остеотомия, дробление костей со сборкой уже новой формы лба. Одновременно с работой над костной частью, врач корректирует и мягкие ткани, включая линию роста волос.
Восстановление после операции
Сразу после завершения пластики наступает период реабилитации с постепенным восстановлением пациента. Длительность зависит от вида вмешательства и объема затрагиваемых структур. В среднем, на полное восстановление уходит до 3-4 месяцев, что зависит от особенностей пластики лба — уменьшения или увеличения костной ткани, работы с мягкими тканями.
В периоде реабилитации возникают отеки, ощущение тяжести над глазами, которые проходят в течение двух недель после вмешательства.
Типична болезненность в местах вмешательства на протяжении 3-5 дней после пластики, которую устраняют анальгетиками.
Допустимо снижение чувствительности тех зон, где проводилось вмешательство. Оно исчезает на протяжении пары месяцев. При соблюдении рекомендаций врача и всех профилактических мероприятий через 2-3 недели возможно возвращение к привычному образу жизни.
Исправление формы черепа
Исправление формы черепа — медицинская тактика, которая предусматривает ряд действий с целью возвращения или придания черепу желаемой формы.
Форма черепа — важный аспект жизни и здоровья любого человека, от которого зависит самочувствие, развитие, восприятие мира. Именно в черепе располагается головной мозг — основополагающий орган, определяющий нашу индивидуальность, личность, координирующий работу всего организма. Также на лице располагаются основные рецепторы, благодаря которым мы получаем информацию об окружающем нас мире, воспринимаем его.
Особенности строения черепа новорожденного
У новорожденного череп не является монолитной костью. Впрочем, таковой он не является и у взрослого человека, но после 6 лет подвижность костей, составляющих череп сильно ограниченна, поэтому столь важно следить за изменениями и при необходимости осуществлять коррекцию формы черепа начиная с первых дней жизни ребенка.
Головка малыша состоит из двух основных частей — свода, который на раннем этапе жизни (до 6 лет), также является составным, и основания, формирующегося из хрящевой ткани и с возрастом костенеющего. Свод черепа у новорожденных состоит из 4 частей, соединенных подвижной пластинчатой тканью. Со временем эти части сближаются друг с другом и костенеют во взрослом возрасте, формируя практически неподвижную относительно друг друга конструкцию.
Из-за чего возникают искажения формы головы у грудничков
Нередко форма черепа у младенца нарушается еще в период внутриутробного развития. Это может быть вызвано неправильным положением эмбриона в животе матери, а также ее нездоровым образом жизни. Вот почему консультации и осмотры у специалиста-остеопата следует начинать еще в период беременности.
Достаточно распространены и родовые травмы, вызванные неаккуратными действиями акушеров в процессе приема родов (использование различных инструментов, сдавливание головки плода). Но бывает, что ребенок травмируется самостоятельно, проходя между костями таза матери. У большинства детей, получающих подобные травмы, организм ликвидирует их самостоятельно в течение первых недель жизни. Но это происходит не всегда.
Форма черепа у младенца может быть нарушена при травмах и падениях, но зачастую это происходит в результате неправильного положения малыша во время сна. Находясь в положении лежа преимущественно на одном боку, или наклоняя голову на одну сторону, ребенок постепенно деформирует ее. Относясь невнимательно к ребенку, родители могут не сразу заметить развивающиеся отклонения, что отрицательно сказывается на его здоровье впоследствии.
Поэтому рекомендуется обращаться к специалисту по остеопатии не для исправления формы головы, а на самых ранних этапах — для предотвращения ее нарушения. Врач способен вовремя заметить отклонения и устранить их, а также проконсультировать родителей относительно обращения с ребенком.
Значение формы головы и возможные осложнения
Остеопатия придает большое значение форме черепа, так как именно правильное расположение костей и его составляющих определяет равновесие мембранных оболочек мозга и возможности его микропульсаций. Из-за искажения геометрии головы могут наблюдаться нарушения кровоснабжения мозга, что отрицательно сказывается не только на самом мозге, вызывая гибель нервных клеток, атрофию части коры, но и на органах, за работу и взаимодействие с которыми отвечает данный участок мозга.
Возможные осложнения, возникающие вследствие нарушения геометрии черепной коробки:
Немаловажной является и эстетическая составляющая. Нарушение геометрии черепной коробки, асимметрия отражается на лице ребенка. Это не только некрасиво само по себе, но и может стать причиной психологической травмы в процессе взросления.
Своевременная помощь остеопата позволяет устранить нарушения, восстановив нормальную геометрию черепной коробки, что также позволяет вернуть утраченное равновесное положение мозговых оболочек, нормализовать кровообращение. Нарушенные нервные связи при этом восстанавливаются или замещаются новыми, что приводит к устранению мозговых дисфункций и предотвращает возможные проблемы с другими органами и частями тела.
Помощь остеопата при коррекции формы головы у новорожденных
Многие родители не спешат обращаться за помощью к остеопату, доверяясь методикам традиционной медицины. К сожалению, в той ее части, которая касается и формы черепа младенца, она проявляется симптоматический подход, который не является достаточно эффективным и не лечит первопричину нарушений. Остеопат же воздействует на участки головы ребенка, применяя тонкие мануальные (в частности — краниальные) техники, отличающиеся деликатностью и узкой направленностью воздействия.
Лечение у остеопата может занять продолжительное время — все зависит от времени обращения и характера нарушений:
Может ли остеопат помочь взрослым?
Современные кранио-сакральные методики, применяемые остеопатами при работе с новорожденными, довольно эффективны и при коррекции черепной коробки у взрослых пациентов. Конечно, подвижность костей черепа после 6-7 лет существенно снижается, но некоторые его части не костенеют до 10 лет, а подвижность сохраняют и того дольше — до 25 лет. Все это позволяет оптимизировать геометрию головы, добиваясь не только эстетического совершенства, но и устранения различных дисфункций, причины которых остеопатия видит именно в искажении и блокировке костей черепной коробки.
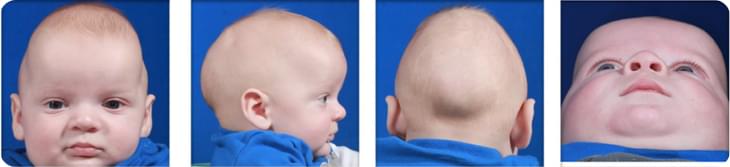
Скафоцефалия: что это такое?
Деформация черепа при болезни происходит перпендикулярно сагиттальному шву. То есть, скафоцефалия – это состояние, при котором уменьшается поперечный размер мозговой части черепа, а передне-задний размер, наоборот, увеличивается в попытках компенсировать дефицит пространства.
Несмотря на то что патология является достаточно серьезной, есть и положительная сторона: сагиттальная форма краниостеноза считается прогностически благоприятной. Большинство детей при данном заболевании (около 80%) не имеют выраженных неврологических нарушений, а также задержек психомоторного развития. Уровень интеллекта при этом заболевании сохранен и развивается в соответствии с возрастными нормами. Хотя, конечно же, деформация черепной коробки вызывает повышенное внимание со стороны окружающих и сопровождается психоэмоциональным дискомфортом.
Около 20% детей со скафоцефалией могут иметь проблемы с развитием. Степень выраженности нарушений варьируется от сроков преждевременного зарастания одного шва. Одними из самых распространенных признаков наличия проблемы будут являться:
Если речь идет о патологии с сильно выраженной деформацией, то возможны:
Во многих случаях преждевременное заращение нескольких швов черепа сопровождается гидроцефалией и мальформацией Киари.
Краниостеноз – это заболевание, которое не поддается консервативному лечению. Для разрешения проблемы требуется хирургическое вмешательство. Выбор методики лечения скафоцефалии индивидуален, каждый отдельный случай рассматривается специалистами с учетом комплексных факторов.
Малоинвазивные операции с использованием эндоскопических технологий показывают хорошие результаты при лечении детей в возрасте 3–4 месяцев. В ходе хирургического вмешательства производится иссечение шва между теменной костью с одной и другой стороны на протяжении. В результате этого у костной ткани появляется потенциал к росту и уменьшению деформации черепной коробки. Одним из важных преимуществ методики является небольшая травматичность. Кровопотеря в ходе операции минимальна, что очень важно для здоровья малыша.
Однако, есть и недостаток: иссеченные участки шва имеют тенденцию к преждевременному заращению. Если формирование рестеноза происходит слишком рано, то требуется повторное проведение операции. В то же время после 3–4 месяцев снижается целесообразность данной процедуры. Кости уплотняются, а рост значительно уменьшается. Поэтому малоинвазивная методика хирургического лечения требует быстрого принятия решения о необходимости операции и ее выполнения. В ином случае подбирается альтернативная тактика хирургического вмешательства.
Как правило, это реконструктивные открытые оперативные вмешательства. К ним относятся:
Основная задача хирурга во время операции – это придание черепу естественной формы, а также коррекции сформировавшегося краниостеноза. В ходе операции костный лоскут фиксируется при помощи специальных пластин. Если были использованы саморассасывающиеся (биодеградируемые) пластины, то после реконструкции их не видно даже на рентгене, так как материал не является контрастным. Для того чтобы лечение было более эффективно, необходимо выбирать медицинский центр, где саморассасывающиеся пластины представлены в большом ассортименте.
Выбор того или иного типа пластики зависит от индивидуальных особенностей строения черепа, сроков заращения сагиттального шва, а также возраста пациента и сопутствующих заболеваний.
Один из негативных моментов при проведении открытых реконструктивных операций – это необходимость в гемотрансфузии (переливания крови) ребенку. Однако, при правильной подготовке риск осложнений во время процедуры минимален. Современные рекомендации гемотранфузиологов позволили сделать переливания безопасным для детей: используется только одноименная группа крови и резус-фактор. Без наличия подходящей для переливания крови оперативное вмешательство не производится, так как в ходе него велик риск кровопотери.
Реабилитация после открытой реконструктивной операции в среднем составляет около 10 дней. Она проходит под контролем лечащего врача, выполняются перевозки в стерильных условиях, а также СКТ головного мозга. Далее восстановление продолжается в домашних условиях, родителям обязательно объясняют необходимость регулярного посещения специалистов и проведения контрольных исследований, даются индивидуальные рекомендации.
Скафоцефалия – это преждевременный процесс зарастания одного или нескольких черепных швов. Скафоцефалия («Scaphocephaly» от греческого) дословно обозначает «череп в форме ладьи». Ассоциация с ладьей связана с тем, что череп сужается в области темени и висков.
В норме срастание швов происходит по мере роста ребенка и увеличения его головного мозга. Шов образует волокнистая соединительная ткань. Зарастания происходит постепенно и пропорционально развитию головы ребенка. Однако, при скафоцефалии происходит несвоевременное (раннее) заращение черепных швов, что провоцирует деформации головы. Череп характеризуется нетипичной формой: становится аномально длинным и узким.
В процессе развития черепа происходит формирование:
Окончательное формирование кость черепно-лицевой зоны завершает уже в возрасте 5-6 лет. Если при этом голова (ее окружности) превышают нормы возраста, то полноценное развитие головного мозга становится затруднительным.
Основные виды скафоцефалии:
Скафоцефалию принято считать одним из самых безопасных видов краниостеноза. В большинстве случаев интеллект ребенка остается неизменным, однако, доставляет психоэмоциональным и эстетический дискомфорт.
Скафоцефалия: причины
Однозначного ответа на вопрос, почему развивается скафоцефалия, в настоящее время нет. Медицина выделяет несколько причин появления данной патологии. Основными причинам скафоцефалии принято считать:
Наиболее вероятным фактором, провоцирующим развитие патологии, врачи и ученые считают генетическую теорию.
Основания для постановки диагноза
Признаки скафоцефалии опытный специалист может выявить во время проведения визуального осмотра ребенка. Обычно поводом для обращения к врачу становится не стандартная, вытянутая форма головы у ребенка, а также выраженные деформации лицевого отдела черепа.
Для того чтобы подтвердить диагноз и дифференцировать его от иных патологий, проводятся следующие исследования:
Исследования также необходимы для того, чтобы определить пораженные шов и степень имеющих патологических нарушений.
Общие сведения о тактике лечения
Патологии развития черепа не поддаются консервативному лечению, требуется оперативное вмешательство. Помимо этого, необходимо послеоперационное наблюдение у стоматолога, а также физиотерапевтические процедуры.
Для устранения патологии, как правило, достаточно одного хирургического вмешательства. Однако, если имеются сопутствующие патологии или заболевание вызывает сильные нарушения, может потребоваться проведение нескольких операций.
После хирургического вмешательства начинается период реабилитации. Обычно нет необходимости проводить весь этот период в условиях стационара. После операции дети выписываются домой, а контрольное посещение нейрохирурга проводит спустя 3-6 месяцев после проведения вмешательства. Помимо этого, могут потребоваться консультации у других специалистов и прохождение дополнительных лабораторных и инструментальных методов обследования.
Более щадящей методикой вмешательства является проведение эндоскопии. Применение современных технологий позволяет уменьшить кровопотерю во время процедуры, а также снизить травматизм тканей при операционном вмешательстве. Однако, важным ограничением для эндоскопии является возраст. Если ребенку исполнилось 6 месяцев или более, то проведение манипуляции нецелесообразно.
Прогноз при скафоцефалии
Дефекты черепа в современных условиях поддаются лечению хирургическим или эндоскопическим способом. Если диагноз был вовремя установлен, а лечение проведено грамотным специалистом, то прогноз благоприятный. После вмешательства ребенок может нормально развиваться, не отставая от сверстников.
Игнорирование симптомов скафоцефалии или отказ от лечения снижают вероятность сохранения нормального интеллектуального и физического развития. У некоторых детей со скафоцефалией появляется слепота, нарушается формирование прикуса и т.д. Поэтому, если форма головы ребенка кажется нетипичной, родители должны незамедлительно обратиться за помощью к специалисту. Чем раньше начато лечение, тем более благоприятен его результат.
Виды скафоцефалии
В зависимости от степени заращения шва выделяется 3 типа деформаций:
Диагностика с помощью компьютерной томографии
На 3D-томограмме можно выявить специфическую деформацию костей черепа: свод существенно сужается в межтеменных и межвисочных интервалах. Наблюдается удлинение головы в боковой проекции.
При осмотре черепа в аксиальной поверхности наблюдаются следующие изменения:
В большинстве случаев у детей со скафоцефалией не выявляется повышения внутричерепного давления, которое будет приводить к интенсивным головным болям. А интеллектуальные нарушения многие специалисты связывают с первичными пороками развития головного мозга, которые сопровождаются деформацией костей черепа. Однако, возможны и исключения. Поэтому каждый отдельный ранний процесс заращения швов черепа требует индивидуального подхода и тщательной проработки плана лечебно-диагностических мероприятий.
Методы диагностики повышенного ВЧД
Повышенное ВЧД (внутричерепное давление, иначе – внутричерепная гипертензия) является одним из абсолютных показаний для проведения оперативного вмешательства. Поэтому важно осуществить своевременную диагностику данного состояния.
Почему повышается внутричерепное давление?
Повышение внутричерепного давления может быть связано с развитием патогенетических механизмов:
В диагностике детской внутричерепной гипертензии существует ряд сложностей. В связи с медленным нарастанием кровяного давления и высокой способностью детского организма к адаптации включаются компенсаторные адаптивные механизмы. Поэтому синдром может быть замаскирован под иную патологию или слабо выражен в целом.
Методы диагностики повышенного внутричерепного давления принято разделять на клинические и инструментальные.
Клинические методы диагностики внутричерепной гипертензии
Обычно специалисты ориентируются на классические симптомы патологического синдрома: головные боли, тошноту и рвоту. Однако, из-за компенсаторных механизмов эти явления у детей могут возникать достаточно редко.
Еще один метод клинической диагностики синдрома внутричерепной гипертензии – это оценка состояния глазного дна. Однако, нормальная картина сосудистого рисунка не исключает развитие у пациента постепенного повышения внутричерепного давления.
Инструментальные методы диагностики внутричерепной гипертензии
Разделяются на неинвазивные и инвазивные.
Неинвазивные методы диагностики внутричерепной гипертензии:
Наиболее полная диагностика синдрома внутричерепной гипертензии возможна лишь при комплексном подходе и консультации у нескольких узкопрофильных специалистов.
Пренатальная диагностика скафоцефалии
Деформация головы плода может быть выявлена при проведении стандартного скрининга в третьем триместре беременности с использованием УЗИ-технологий. Если имеются сомнения в точности диагноза, то дополнительно используется 3D-режим исследования.
Важность пренатальной диагностики заключается в выборе метода родоразрешения. Если у плода наблюдается краниостеноз, то естественные роды не рекомендованы. Необходимо проведение планового кесарева сечения для исключения травм родовых путей матери, а также предотвращения интранатальной травмы центральной нервной системы ребенка.
Криниостеноз, скафоцефалия: постнатальная диагностика патологии
Если диагноз не был установлен до родов, то после них патология может быть выявлена неонатологом или педиатром при первом осмотре. При этом у ребенка наблюдается характерный тип деформации черепной коробки, аномалии родничков, а также нарушения формирования лицевых отделов черепа (носа, челюсти, орбит).
В первую очередь для консультации привлекаются специалисты:
Если родоразрешение произошло естественным путем, то требуется дополнительное проведение НСГ-исследование для исключения травм центральной нервной системы при прохождении плода через родовые пути, а также для своевременной диагностики сопутствующих пороков развития головного мозга (при наличии таковых).
Опытный врач при первом осмотре может установить диагноз с вероятностью до 98%. При этом в период новорожденности не прибегают к рентгенологической диагностике. Вместо этого, патология будет характеризоваться при помощи:
Для выбора оптимальной тактики лечения привлекается ряд специалистов:
Как заподозрить скафоцефалию самостоятельно?
Обычно патология формируется во внутриутробном периоде и становится заметна сразу после рождения малыша. Однако, в некоторых ситуациях форма головы может быть изменена мало и болезнь начинает прогрессировать уже после рождения. Основными симптомами, при которых можно заподозрить у ребенка скафоцефалию, являются:
Симптомы приведены с ознакомительной целью и не являются основанием для постановки диагноза. Для выявления патологии обязательно необходимо проконсультироваться со специалистом.
Клинический случай из практики врача клиники «Целитель»
На прием к неврологу, психоневрологу Тумалаевой Наиде Ганипаевне обратилась мама с ребенком 8 месяцев. Особых жалоб не предъявлялось, ребенок рос и развивался соответственно возрасту. При физикальном осмотре врач определил удлинение черепа в переднезаднем направлении, вдавленность висков и нависание лобных и затылочных зон головы. Специалистом клиники был выставлен предварительный диагноз: Врожденная аномалия развития черепа – скафоцефалия. Диагноз был подтвержден по результатам проведенного обследования – МСКТ черепа.
Последствия отсутствия лечения скафоцефалии (синостоз сагиттального шва)?
Если родители или опекуны ребенка по тем или иным соображениям отказываются от проведения лечения, то должны быть готовы к тому, что с возрастом состояние малыша может ухудшаться. Часто последствиями отказа от хирургического вмешательства являются:
Поэтому необходимо трезво и взвешенно подходить к необходимости лечения. Многие взрослые боятся осложнений во время операций, однако они возникают в разы реже, чем ухудшение состояния при отсутствии лечения. Чтобы избавиться от страхов необходимо проконсультироваться с опытными специалистами, которые помогут понять суть процедуры и ее необходимость. В случае выраженной тревоги можно посетить консультацию медицинского психолога и/или психотерапевта.
Наблюдение у специалистов
При наличии скафоцефалии у ребенка, требуется комплексное наблюдение у специалистов и лечение. Каждый врач выполняет свою функцию:
Детский врач производит регулярную оценку психомоторного развития. Также наблюдает за соматическим здоровьем малыша, лечит возникающие патологии. Педиатр также выявляет сопутствующие пороки развития ребенка и, в случае необходимости, привлекает для консультации профильных детских специалистов. При регулярном наблюдении у педиатра происходит увеличение шансов на своевременную диагностику патологии, которая начала развиваться после родов.
Несмотря на то что неврологическая симптоматика при скафоцефалии появляется достаточно редко, наблюдение у данного специалиста является обязательным. Дети с краниостенозом должны наблюдаться у невролога на всех этапах развития для своевременной оценки состояния.
При скафоцефалии могут наблюдаться деформации глазных орбит. По этой причине рекомендуется динамическое наблюдение у офтальмолога. В его обязанности входит оценка зрительных и глазодвигательных функций, состояния глазного дна. При необходимости может проводиться УЗИ-диагностика диска зрительного нерва, а также его оболочек (интраорбитальной его части).
Основная задача генетика – это исключение синдромального течения заболевания. Врач назначает комплекс клинико-диагностических мероприятий, которые направлены на изучение генетических особенностей организма ребенка. Обязательно проводится сбор семейного анамнеза, а при необходимости – лабораторные исследования.
При скафоцефалии деформируется лицевой отдел черепа, в том числе кости верхней и нижней челюсти. Данный специалист участвует в диагностике, а также составлении индивидуального плана оперативного лечения ребенка с данной патологией. Производит хирургическое лечение при необходимости.
Проводит визуализацию костных структур и участвует в разработке плана индивидуального хирургического лечения, определяет объем оперативного вмешательства. После данного этапа лечения осуществляет динамическое наблюдение за реабилитацией пациента.
Его консультация проводится совместно с хирургом, который будет производить операцию. Во время нее оценивается возможность проведения хирургических манипуляций, их сроки, а также вероятность рисков при различных способах оперативных доступов. Еще одна важная задача анестезиолога-реаниматолога – это заготовка крови для гемотрансфузий, которые могут потребоваться во время манипуляции. Обязательно проверяется совместимость крови ребенка и гемотрансфузионных препаратов. В ходе операции специалист контролирует поддержание жизненно важных функций организма, глубину погружения в наркоз. В послеоперационном периоде осуществляет динамическое наблюдение за состоянием ребенка и при необходимости производит адекватное обезболивание.
Проводит работу с родителями ребенка, а также пациентами, если вмешательство производится в старшем возрасте. Специализированная помощь клинического психолога необходима на всех этапах лечения: от первичной диагностики до периода выздоровления.
Дополнительно, при необходимости, могут также привлекаться и иные медицинские специалисты. Для лечения скафоцефалии крайне важен комплексный подход и слаженные действия многих узких специалистов.
Необходимость использования нейрорентгенологических способов диагностики
В настоящее время отсутствует единая схема проведения рентгенологических мероприятий для пациентов с краниостенозами. Объем и план проведения рентгенологических исследований индивидуален и подбирается специалистом в соответствии с:
Ранее специалистами активно использовалась краниография. Однако, в современных условиях данный способ практически не применяется. Это связано с тем, что объем данных, полученных исследований весьма ограничен, а само проведение процедуры затруднено у детей.
Признанным во всем мире «золотым стандартом» диагностики скафоцефалии является проведение КТ с 3D-реконструкцией черепа. Благодаря данной методике можно:
Необходимость компьютерной томографии также обусловлена тем, что с ее помощью удается смоделировать предварительный ход операции, изготовить индивидуальные пластины для имплантации.
Если в ходе КТ были выявлены аномалии головного мозга и иных внутричерепных структур, дополнительно может использоваться магнитно-резонансная томография.
В послеоперационном периоде компьютерная томография проводится лишь при наличии строгих показаний. Это связно с тем, что в ходе исследования лучевая нагрузка на организм ребенка достаточно велика. Для контроля эффективности лечения КТ проводится не ранее, чем через 6 месяцев. При наличии осложнений возможно более раннее проведение исследования.
Как происходит подготовка к операции?
Перед проведением оперативного вмешательства пациент обязательно проходит ряд консультаций узких специалистов, а также лабораторных и инструментальных методов диагностики. Родителей знакомят со всеми возможными рисками, озвучивают прогноз. Далее производится подпись информированного добровольного согласия на проведение вмешательства.
При выборе любого из типов операции (радикальная или эндохирургическая) процедура проводится под общим эндотрахеальным наркозом.
В ходе операции непрерывно контролируются показатели жизненно важных функций. Для быстрого введения лекарственных средств устанавливается центральный венозный доступ и, при необходимости, артериальный.
Переливание крови обязательно проводится при снижении уровня гемоглобина до уровня 80 г/л. Однако, гемотрансфузия может начаться и раньше в зависимости от этапа операции и уровня кровопотери. Обязательно учитывается возможный уровень снижения гемоглобина в послеоперационном периоде.
Для профилактики послеоперационных осложнений используется антибиотикопрофилактика. Ее необходимость связана с использованием инородных материалов для реконструкции черепа, а также обширным уровнем хирургического вмешательства. Антибиотикопрофилактика проводится за сутки до начала операции и продолжается в течение 7–8 дней. Для исключения появления аллергических реакций можно предварительно провести пробу на чувствительность к препарату, который будет использоваться.
Выбор объема оперативного вмешательства в зависимости от возраста ребенка
Выбор тактики действий хирурга зависит от множества факторов: начиная от возраста ребенка и заканчивая степенью деформации черепа малыша. Однако, чаще всего именно возрастной фактор становится решающим при выборе лечебной тактики.
Цели проведения хирургического вмешательства
Противопоказания к операции
Операция не проводится в тех ситуациях, когда имеются грубые сочетанные пороки развития. Они делают хирургическое вмешательство крайне опасным для жизни и здоровья ребенка. Также операция не проводится в тех ситуациях, когда родственники не дают согласия на манипуляцию в письменном виде. Однако, они должны быть ознакомлены со всеми рисками, которые могут последовать за отказом от лечения.
Не существует единого оптимального способа оперативного вмешательства при скафоцефалии. Поэтому даже для одного возраста тактика определяется индивидуально.
Новорожденный (0)–3 месяца
В этот период отдается предпочтение следующим тактикам:
3–6 месяцев
Считается одним из самых оптимальных периодов для проведения хирургического лечения, так как могут использоваться малоинвазивные методики. Основными вмешательствами являются:
6 месяцев – 1 год
Проведение эндоскопических вмешательств становится невозможным из-за уплотнения костей черепа и утолщения соединительных швов. В этом возрасте могут проводиться:
Дети старше 12 месяцев
В этом периоде используется те же хирургические вмешательства, что и в предыдущем пункте. Однако, основное отличие состоит в том, что проведение операции может вовсе не осуществляться, если у ребенка дефект не вызывает внутричерепной гипертензии и кранио-церебральной диспропорции.
Методы остеосинтеза при проведении реконструктивных вмешательств
Каждый вид реконструктивных операций требует использования дополнительных материалов для остеосинтеза. Они представлены двумя основными группами:
«Золотым стандартом» лечения скафоцефалии при помощи реконструктивных операций является использование биодеградируемых материалов. Их основное преимущество – это отсутствие серьезных осложнений, которые были бы связаны с их использованием.
В некоторых случаях может быть использовано сочетание биодеградируемых и небиодеградируемых материалов для проведения лечения. Последние же редко используются самостоятельно при лечении пациентов со скафоцефалией из-за необходимости повторных вмешательств, а также высокого риска развития послеоперационных осложнений.
Послеоперационное наблюдение за пациентами со скафоцефалией
В послеоперационном периоде большинство пациентов не требуют специального ухода и стационарного наблюдения. Основное направление деятельности взрослых членов семьи должно быть профилактикой травматизма в течение 6 месяцев. Это необходимо для наступления правильной консолидации (сращения) костей.
Основные специалисты, у которых должен наблюдаться ребенок:
Контрольный осмотр оперировавшего хирурга проводится через 6 месяцев, так же, как и компьютерная томография. Это помогает:
В дальнейшем проводится только регулярное наблюдение у специалистов. Необходимость в проведении лабораторных и инструментальных методов диагностики индивидуальна.
Как выбрать клинику для лечения скафоцефалии?
Скафоцефалия – это достаточно серьезная патология, которая вызывает тревогу у родителей малыша. Проведение оперативного вмешательства требует высокой квалификации оперирующего хирурга, а также наличия в клинике современного оборудования.
Поэтому при выборе медицинского центра, где будет проводиться лечение необходимо обратить внимание на:
Скафоцефалия – это не приговор. Она хорошо поддается лечению, главное – это своевременная диагностика, от которой сильно зависит результат операции.
Тумалаева Наида Ганипаевна, врач невропатолог, психоневролог медицинского центра «Целитель» в Махачкале, специалист высшей категории.