чем питаться при лимфоме желудка
Питание (диета) после и во время курса химиотерапии
Химиотерапия вызывает большое количество побочных эффектов. К тому же, она продолжается очень долго: месяцами, а иногда и годами. В этот период важно, чтобы человек нормально питался и хорошо себя чувствовал. С помощью правильного питания можно сохранить здоровье, снизить риск осложнений и сохранить высокое качество жизни даже на фоне химиотерапии.
Зачем корректировать питание
Питание не может изменить эффективность рака. От правильного набора продуктов опухоль не регрессирует быстрее, а дозы химиопрепаратов не станут ниже. И всё же рацион человека в этот период очень важен, так как он позволяет поддерживать здоровье и улучшать самочувствие.
Цели коррекции схемы питания:
Опосредованно питание влияет на эффективность лечения рака. При правильном питании у человека снижается риск тяжелых побочных эффектов. В итоге ниже вероятность коррекции или отмены химиотерапии.
Общие рекомендации
Самые важные нутриенты для тех, кто лечится от рака и получает химиотерапию:
Вода. Во время химиотерапии её должно быть много. Не обязательно пить только воду. Употребляйте любые напитки, которые вы любите: сок, молоко, чай и т.д.
Белок. Особенно нужен тем, кто уже перенес операцию по удалению опухоли. Он обеспечит нормальное заживление ран. Белок нужен нам в качестве пластического материала. Это «кирпичи», из которых построен организм. Белки содержатся в мясе, молоке, рыбе, яйцах. Растительного белка много в бобовых, семечках и орехах.
Витамины и минералы. Их поступление обеспечивается достаточным и разнообразным питанием. Можно принимать биодобавки или поливитаминные препараты из аптеки.
Обычно на фоне химиотерапии пищу употребляют часто, но понемногу. Она должна быть калорийной, чтобы избежать потери веса.
Во время лечения необходима регулярная (каждую неделю) оценка таких показателей:
Особенности питания зависят от того, какие побочные эффекты химиотерапии развиваются в результате введения лекарств. Ниже мы предоставляем рекомендации по коррекции рациона, в зависимости от преобладающих симптомов.
Кандидат медицинских наук
Опыт работы: Более 19 лет
Как справиться с потерей веса
На химиотерапии многие теряют вес. Важно не допустить сильного истощения. Предпочтение стоит отдавать продуктам с высокой калорийностью: с большим процентом жира, с высоким содержанием сахара.
Рекомендации, которые помогут увеличить потребление калорий:
Как справиться с тошнотой и рвотой
К числу самых частых побочных эффектов химиотерапии относятся тошнота и рвота. Для их уменьшения используются препараты. Дополнительно можно использовать диетические рекомендации, чтобы справиться с проблемой:
Как справиться с запорами
Запор возникает из-за снижения тонуса кишечника. Основные проблемы: стул слишком твердый, имеет малый объем, выходит только при значительном натуживании или значительно уменьшается частота дефекации.
Справиться с запорами можно без клизм и лекарств, за счет питания. Нужно увеличить потребление всего двух нутриентов:
В качестве источника клетчатки также можно использовать биодобавки: например, микрокристаллическую целлюлозу. Важно пить много жидкости, так как увеличение потребления клетчатки «насухо» может усугубить запоры.
Как справиться с диареей
Диарея связана с секрецией воды в просвет кишечника под влиянием лекарств. Справиться с самой диареей помогут препараты. Задача питания заключается в том, чтобы не допустить обезвоживания организма. Пить нужно не меньше 2 литров жидкости сутки. При длительно сохраняющейся диарее вы теряете не только воду, но и электролиты, поэтому лучше купить в аптеке раствор для пероральной регидратации. Это порошок, который разводят в большом объеме воды и употребляют внутрь для восстановления водно-электролитного баланса на фоне диареи.
Ещё один механизм диареи – усиленная перистальтика кишечника. По возможности нужно избегать его раздражения. Для этого не употребляйте слишком твердую (сырые овощи, семечки) горячую и холодную еду. Пока пищевой комок дойдет до кишечника, его температура будет близка к температуре тела. Однако раздражение верхних отделов пищеварительного тракта рефлекторно влияет и на тонус кишечника.
Питание в борьбе с онкологическими заболеваниями
Диагноз «онкологическое заболевание» перестал быть приговором. Современное лечение успешнее того, что было 20-30 лет назад.
Онкологические заболевания сопровождаются многими изменениями в организме человека. Эти изменения могут быть ответной реакцией организма на новообразование и побочные эффекты медикаментозного лечения. Кроме того, побочные эффекты лечения, такие как тошнота или перестройка вкусовых ощущений, часто вызывают потерю аппетита или невозможность потребления достаточного количества пищи. В связи с этим продукты при онкологии приходится тщательно подбирать и, в отдельных случаях, готовить особым образом.
Потеря веса
Онкологические пациенты сталкиваются с проблемой невозможности приёма достаточного количества пищи, соответствующей питательным потребностям организма, что ведёт к потере веса.
Как обеспечить питательные потребности организма
В преодолении онкологического заболевания главной целью становится поддержание адекватного веса и потребление здоровой пищи, которая обеспечивает организм калориями и питательными веществами.
Сбалансированная диета, включающая необходимые продукты, до, во время и после лечения поможет лучшему самочувствию и выздоровлению. Это объясняет, почему важно употреблять только полезные продукты при онкологии.
Специализированное питание специально разработано для онкологических пациентов.
Консультацию по современным продуктам специализированного питания можно получить у врача.
Подготовка к лечению
Во время проведения химио- или радиотерапии потребление привычной пищи в тех же количествах, может быть затруднено из-за отсутствия аппетита, нарушения вкусовых ощущений и восприятия запаха.
Обычная еда кажется вам менее привлекательной и, как результат, вы употребляете её меньше. Организм перестаёт получать достаточную поддержку для борьбы с заболеванием. Отнеситесь серьезно к питанию при радиотерапии и химиотерапии: подберите пищу, которая будет восполнять потребности организма даже при небольших объемах. Проблемы в питании, с которыми вы сталкивались ещё до постановки диагноза, могут усугубляться самим онкологическим заболеванием и интенсивным лечением.
Использование специализированного питания перед началом любого вида терапии улучшит ваше состояние, а в случае операции ускорит заживление хирургических ран и снизит риск послеоперационных осложнений.
Виды лечения
Хирургическое вмешательство
Выбор продуктов питания при онкологии следует скорректировать. Необходимо принимать повышенное количество питательных веществ, особенно белка, который играет важную роль в восстановительном процессе, особенно в заживлении ран и борьбе с инфекцией.
Выбирайте продукты с высоким содержанием белка и калорий (например: яйца, сыр, цельное молоко, орехи, птица и рыба). Однако помните, что даже очень хорошие полноценные по своему составу продукты могут плохо усваиваться из-за нарушения всасывания и переваривания, особенно после операций на желудочнокишечном тракте.
Альтернативой или дополнением к вашему обычному рациону может быть специализированное питание (Нутризон, Нутридринк, Нутридринк Компакт), которое обеспечивает лёгкое и быстрое усвоение всех необходимых питательных веществ. Посоветуйтесь со своим врачом и подберите нужное вам специализированное питание. Правильно подобранные продукты питания при онкологии облегчат процесс восстановления организма и ускорят выздоровление.
Лучевая терапия
Радиотерапия может сопровождаться проблемами в приёме обычной пищи, особенно когда органы пищеварения подвергаются облучению. Появляются те или иные побочные эффекты: сухость во рту, тошнота, рвота, диарея, запор.
В некоторых случаях побочные эффекты могут способствовать потере аппетита, нарушению глотания, невозможности приёма твёрдой пищи из-за развития стоматитов, мукозитов.
Современное специализированное питание (Нутризон, Нутридринк, Нутридринк Компакт) поможет решить эти трудности и обеспечить организм всеми необходимыми питательными веществами. Посоветуйтесь с лечащим врачом или диетологом, чтобы правильно организовать питание при раковых заболеваниях во время радиотерапии для скорейшего выздоровления.
Химиотерапия
Несмотря на то, что побочные эффекты химиотерапии различны и сильно зависят от типа и дозы используемых препаратов, такие побочные эффекты как тошнота, рвота, утомляемость, диарея, запор являются общими. Кроме того, некоторые лекарственные препараты способствуют изменению вкусовых ощущений, что ведёт к полному отвращению к пище.
В некоторых случаях приём обычной еды становится недостаточным для обеспечения дневной нормы. В таких случаях важно правильно подобрать дополнительное питание при химиотерапии. Продукты современного специализированного питания (Нутризон, Нутридринк, Нутридринк Компакт) помогут предотвратить потерю веса и поддержать общий питательный статус, что, в свою очередь, поможет перенести болезнь и восстановиться после тяжёлого лечения.
Если вы чувствуете, что не в состоянии принимать адекватное количество обычной пищи, посоветуйтесь с лечащим врачом или диетологом. Правильно подобранная диета при химиотерапии позволит избежать нежелательных последствий, которые могут быть вызваны данным методом лечения.
Как справиться с потерей аппетита
Как справиться с изменениями вкуса или запаха
Кулинарная обработка обычной пищи
Привычные в рационе продукты питания при онкологии готовят на пару, варят, тушат, а при мукозите подают в протёртом виде.
Режим питания
Пищу принимают малыми порциями в тёплом (не горячем!) Виде (40-50°с). Питание частыми малыми порциями помогает преодолеть тошноту и облегчает работу желудочно-кишечного тракта. Также при тошноте помогает мороженое, рассасывание кусочков льда, лимона.
Рекомендуемые и исключаемые продукты и блюда
Ниже приведена информация о том, какие именно продукты при онкологии можно употреблять в пищу, с указанием рекомендуемого способа приготовления.
Хлеб и мучные изделия
Рекомендуются: сухой бисквит, несдобное печенье, детское печенье типа «малышок», печенье размачивается в молоке, кефире или слабом чае.
Исключаются: хлеб ржаной, свежий, блины, пирожки, пироги, сдоба.
Мясо и птица
Рекомендуются: нежирные виды без кожи куском или в виде котлетной массы в отварном или паровом виде без костей (перебранная).
Исключаются: жирные виды (осетрина, севрюга и др.), копченая, соленая, жареная, тушеная, рыба с костями.
Рекомендуются: в виде парового омлета.
Исключаются: сваренные вкрутую, жареные яичница и омлет, сырой яичный белок.
Молочные продукты
Рекомендуются: рафинированные оливковое и подсолнечное масла, добавленные в блюда. Сливочное масло на бутербродах и в блюдах можно употреблять только, если нет мукозита и не следует употреблять, если ваш ребёнок получает аспарагиназу.
Исключаются: другие жиры, пережаренное масло.
Крупы, макаронные изделия и бобовые
Овощи
Рекомендуются: из протёртых или очень мелко нарезанных овощей, молочные, крупяные, протертые из вермишели или домашней лапши (мелко резанных) с добавлением разрешенных овощей; супы-пюре молочные, из овощей, из заранее вываренных кур или мяса, на некрепком (половинном) бульоне. Заправляются сливочным маслом, некислой сметаной.
Исключаются: на крепком мясном, курином, рыбном бульоне, грибном и крепких овощных наварах, борщ, щи, окрошка.
Плоды, сладкие блюда и сладости
Рекомендуются: спелые сладкие фрукты и ягоды в виде пюре, киселей, желе, муссов, протёртых компотов; печеные яблоки (без кожицы); сладкие блюда на взбитых белках (муссы, самбуки), кисель джемы и варенья из сладких ягод и фруктов, мороженное (можно употреблять, только если нет мукозита, и не следует употреблять, если ваш ребёнок получает аспарагиназу).
Исключаются: ягоды и фрукты в сыром виде (кроме протёртых банана и некислого яблока), кислые и неспелые, шоколад, халва, непротертые сухофрукты.
Соусы и пряности
Рекомендуются: молочные, сметанные, яично-масляные соусы. Укроп мелко нарезанный в супы, ванилин.
Исключаются: прочие соусы и острые пряности. Рекомендуется ограничить потребление соли.
Напитки
Рекомендуются: некрепкий чай с молоком или сливками, слабое какао на молоке, сладкие фруктово-ягодные соки, отвар шиповника, компот из сухофруктов (без цельных сухофруктов). Специализированное готовое к употреблению стерильное питание Нутридринк Компакт.
Исключаются: квас, кофе, газированные напитки, соки кислых ягод и фруктов, домашние соки.
Питание маленьких пациентов
Диета ребёнка должна содержать больше молочных продуктов, натуральных соков. Следует избегать «пустой» жидкости.
Если ребёнок не отказывается от еды
Если от обычной еды ребёнок отказывается
Предлагать смеси для специализированного питания мелкими порциями в течение дня. Расчёт необходимого специализированного питания при лечении химиотерапией, радиотерапией или хирургическим методом осуществляет врач с учётом возраста и веса ребёнка, а также потребностей его в энергии и белке.
При поражении слизистой полости рта рекомендуется приём питательной смеси в виде напитка через соску или трубочку. Для этой цели оптимальными продуктами являются Инфатрини, Нутрини, Нутридринк Компакт.
Специализированное питание:
Для детей от 0 до 12 мес.
От 1 года до 6 лет
Для этой возрастной группы зарегистрированы специализированные жидкие готовые к употреблению продукты под названием Нутрини:
От 6 лет и старше
Часто задаваемые вопросы и ответы на них
Что такое специализированное питание Нутридринк Компакт?
Как употреблять Нутридринк Компакт?
Нутридринк Компакт нужно пить небольшими глотками через трубочку, медленно, в течение 20-30 минут. Его можно употреблять охлаждённым, что часто делает его вкус ещё приятнее, а, главное, снижает болевые ощущения при стоматите.
С какого возраста можно применять Нутридринк Компакт, Нутридринк?
Применение этих продуктов возможно с 3-х лет.
В какое время суток следует применять специализированное питание?
Есть ли специализированное питание с нейтральным вкусом?
Жидкие, готовые к употреблению продукты в стерильной упаковке Инфатрини, бутылочка 100 мл, Нутрини, Нутрини Энергия, Нутрини с ПВ, бутылочка 200 мл, Нутризон и Нутризон Энергия, бутылка 500 мл, обладают нейтральным вкусом и удобны для перорального применения.
Как долго следует употреблять специализированное питание?
Приём специализированного питания рекомендуется продолжать до тех пор, пока не нормализуется аппетит, облегчится приём обычной пищи, стабилизируются такие показатели, как вес пациента, общий белок крови, гемоглобин и др. Однако, продолжительность приёма специализированного питания не должна быть менее 4-х недель. Только в этом случае может быть получен стабильный положительный эффект.
Применение в сочетании
Любое сочетание специализированных продуктов разнообразит ваш ежедневный рацион. Потребности в калориях и белке строго индивидуальны. Адекватная компенсация ваших потребностей приведет к положительному результату. Диета после химиотерапии также является неотъемлемым атрибутом борьбы с болезнью.
Имеются противопоказания: возраст от 0 до 3 лет, повышенное кровотечение, галактоземия, непереносимость компонентов продукта. Перед употреблением необходимо проконсультироваться со специалистом.
Компания Nutricia является лидером в разработке питания при онкологических заболеваниях.
Особенности эндоскопической семиотики и антихеликобактерная терапия MALT-лимфом желудка
Лимфомы гастроинтестинального тракта охватывают от 14% до 27% всех экстранодальных поражений и составляют от 1% до 15% всех злокачественных опухолей желудочно-кишечного тракта. Чаще всего поражается желудок (50–75%), сравнительно реже тонкая кишка (20–35%
Лимфомы гастроинтестинального тракта охватывают от 14% до 27% всех экстранодальных поражений и составляют от 1% до 15% всех злокачественных опухолей желудочно-кишечного тракта. Чаще всего поражается желудок (50–75%), сравнительно реже тонкая кишка (20–35%). Лимфомы толстой кишки наблюдаются в 5–10% случаев. Самыми редкими признаны первичные неходжкинские лимфомы пищевода [1].
В 1983 году Brooks и Enterline [2] провели клинико-морфологическое исследование, где показали, что нодальные и экстранодальные лимфомы отличаются по биологическим свойствам и что экстранодальные варианты лимфомы имеют более благоприятный прогноз.
Brooks и Enterline впервые отметили патогенетическую связь между хроническим воспалением слизистой оболочки желудка и развитием лимфомы. Было высказано предположение, что многие типы лимфом желудка представляют собой злокачественную трансформацию доброкачественных и длительно текущих лимфоцитарных поражений желудка. Авторы пришли к тому заключению, что длительная антигенная стимуляция вместе с аутоиммунным феноменом в клетках слизистой оболочки желудка в целом приводят к появлению злокачественного клона. Эта гипотеза была подтверждена результатами клинико-морфологических исследований, проведенных при лимфомах слюнной и щитовидной желез. Было показано, что лимфомы этих желез могут возникнуть на фоне хронического тиреоидита и сиалоаденита с синдромом Шегрена или без него.
P. Isaacson и D. H. Wright [3] обратили внимание на то, что большая часть первичных лимфом желудка развивается на фоне хронических гастритов. Более того, было показано, что другие варианты экстранодальных лимфом также связаны с хроническими воспалительными процессами. Доказано, что Нelicobacter pylori — грамотрицательная спиралевидная бактерия, впервые выделенная из гастробиоптата австралийскими исследователями Warren и Marschall в 1983 году, является причиной подавляющего большинства случаев хронических гастритов. Она приводит к возникновению язвенной болезни желудка, 12-перстной кишки, является одним из факторов риска аденокарциномы желудка.
Показано, что при эрадикации этого микроорганизма симптомы хронического воспаления становятся менее интенсивными и снижается степень лимфоцитарной инфильтрации. В 1993 году были представлены доказательства, что Н. pylori играет важную роль в возникновении подгруппы лимфом желудка MALT-типа [4]. Рядом авторов [5] было высказано мнение, что Н. pylori вызывает нарушение физиологических и иммунологических процессов, окислительное повреждение ДНК и пролиферацию как гемапоэтических, так и клеток слизистой оболочки желудка. В дальнейшем было установлено, что 90% больных MALT-лимфомой инфицированы Н. pylori [6, 7, 8]. Было показано также, что Н. pylori непосредственно и посредством цитотокина вызывает пролиферацию Т-клеток и макрофагов, что сопряжено с высвобождением цитокинов (интерлейкина-2 и интерлейкина-6). Последние, в свою очередь, вызывают пролиферацию В-клеток, способствуют развитию лимфоидных фолликулов и агрегатов лимфоцитов в толще слизистой оболочки желудка [9].
Материалы и методы исследования
Эндоскопическая картина лимфом желудка изучена нами у 250 пациентов, при этом поражение у 160 (64%) больных расценено как первичное, а у 90 (36%) — как вторичное, наблюдаемых в РОНЦ с 1995 года, из которых было 99 пациентов с MALT-лимфомой желудка. Разработаны эндоскопические и эндосонографические критерии диагноза MALT-лимфомы, ее дифференциально-диагностические признаки, проведена оценка лекарственной терапии.
Результаты и их обсуждение
При тщательном анализе развития болезни нами установлено, что в группе с первичными лимфомами желудка практически одна треть (32%) пациентов имели гастроэнтерологический анамнез: язвенную болезнь желудка, хронический атрофический, гипертрофический или смешанные гастриты, зачастую ассоциированные с инфекцией H. pylori.
Согласно нашим наблюдениям длительность существования гастроэнтерологической патологии до установления наличия опухоли в группе с первичной лимфомой желудка весьма вариабельна: в течение первых трех месяцев диагноз установлен у 30,6% (49 больных), в течение 6 месяцев у 18,1% (29 больных), в срок от 6 до 12 месяцев у 15,6% (25 больных). Отдельно следует отметить, что практически у трети пациентов (27,5% — 44 пациента) диагноз первичной лимфомы желудка был установлен спустя год (табл. 1).
Также отдельно необходимо отметить, что диагноз первичной лимфомы желудка у 8% пациентов выявлен при плановом обследовании по поводу сопутствующей патологии и оказался диагностической находкой, так как заболевание у части больных протекало бессимптомно.
В группе пациентов со вторичным поражением желудка от момента установления диагноза первичной локализации процесса до времени выявления поражения желудка сроки были различны и представлены в табл. 2.
Как видно из представленных в таблице данных, поражение желудка в большинстве случаев развилось в первые два года от начала заболевания, что диктует нам необходимость обязательных периодических эндоскопических исследований желудка с целью своевременного выявления метастатического поражения его при лимфомах.
В нашей работе чаще всего при лимфомах желудка имело место инфильтративно-язвенное и инфильтративное его поражение — 28,4% и 21,6% соответственно, затем в 14,8% встречается язвенная форма роста опухоли. Гастритоподобный вариант опухоли отмечен в 14,4%. Реже встречались смешанная и экзофитная формы роста опухоли — 12,0% и 8,8% соответственно.
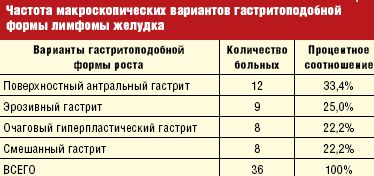
Причем, как показывает анализ наших данных, при MALT-лимфоме преобладала гастритоподобная форма роста, которая составила 34,3%.
Эндоскопическая картина гастритоподобной формы лимфомы желудка является наиболее вариабельной и по преобладанию макроскопических признаков может проявляться в виде:
Естественно, такое деление является относительно условным, и эти формы выделяются нами по преобладанию наиболее выраженных указанных признаков, симулирующих ту или иную форму гастрита (табл. 3).
Анализируя полученные данные, чаще всего, в 33,4%, отмечался поверхностный антральный гастрит, вторым по частоте стал эрозивный гастрит — 25,0%, с одинаковой частотой в 22,2% встречается очаговый гиперпластический гастрит и смешанный гастрит.
При гастритоподобной форме лимфомы желудка в виде антрального гастрита, как следует из самого определения, визуальные проявления опухоли симулируют воспалительные изменения в антральном отделе желудка, которые отмечены нами в 33,4%. При сохраненной эластичности стенок желудка отмечается пастозность, разрыхленность и очаговая гиперемия слизистой антрального отдела желудка, чередующаяся с участками белесоватого цвета, ее повышенная контактная кровоточивость. Как и при других вариантах, характерным является появление стекловидного блеска. При проведении биопсии подвижность и эластичность слизистой оболочки снижена, отмечается ее фрагментация.
Изменения при лимфоме желудка в виде эрозивного гастрита отмечаются в 25,0% случаев и характеризуются наличием множественных поверхностный острых эрозий неправильной или щелевидной формы на фоне пастозной, неравномерно гиперемированной слизистой с усиленным сосудистым рисунком. Участки эрозий могут локализоваться в различных отделах желудка, чередуясь с неизмененной слизистой, либо занимать изолированную, ограниченную зону. Эластичность стенок остается, как правило, сохраненной или снижена незначительно.
Лимфома желудка в виде локального гиперпластического гастрита. Этот тип лимфомы отмечается в 22,2% случаев и характеризуется умеренным неравномерным утолщением складок на ограниченном участке чаще по большой кривизне и в проксимальном отделе желудка иногда с переходом на переднюю или заднюю стенки. Эластичность стенки сохранена, подвижность складок может быть сохраненной или сниженной. Поверхность складок покрыта вязкой стекловидной слизью, разрыхлена. При инсуффляции складки слизистой пораженного участка, как правило, не расправляются полностью.
В нашем исследовании инфицирование H. pylori было выявлено практически у всех больных при мелкоклеточном варианте и составило 96,7%, при промежуточном варианте MALT-лимфомы желудка — 90%, в отличие от смешанно-клеточных MALT-лимфом, при которых частота инфицирования составила только 53,8%.
При выявлении инфицирования H. pylori мы также определяли степень обсемененности. Оказалось, что при мелкоклеточных MALT-лимфомах высокая частота инфицирования сочетается с выраженной степенью обсемененности чаще (75,9%), чем при других подвариантах. Так, у больных с промежуточным вариантом наличие H. pylori-инфекции сопровождается выраженной степенью обсемененности достоверно реже и выявлено в 38,9%, при смешанных MALT-лифмомах выраженная степень обсемененности установлена у 57,1% пациентов.
Умеренная степень обсемененности при мелкоклеточных опухолях выявлена у 20,7%, при промежуточном варианте чаще — у 61,1%, а при смешанной MALT-лимфоме — у 14,3%.
Слабая степень обсемененности H. pylori встречается у больных MALT-лимфомой желудка крайне редко, она была определена лишь у трех пациентов.
Терапия больных первичной MALT-лимфомой представляет ряд особенностей. Это обусловлено тем, что в мировой практике накоплен относительно небольшой опыт использования всех видов лечебного воздействия — антихеликобактерной терапии, химиотерапии, лучевой терапии, хирургического лечения и их сочетаний.
Антихеликобактерная терапия использовалась нами только при I стадии (классификация Lugano, 1993) MALT-лимфомы желудка мелкоклеточного строения. Лечение проводилось в соответствии с рекомендациями Международного протокола LY03 по изучению MALT-лимфом желудка низкой степени злокачественности [10]. Нами применялась трехкомпонентная схема первой линии эрадикационной терапии, включающая одновременное применение в течение 10–14 дней следующих препаратов:
В результате проведенного лечения у 14 пациентов (87,5%) из 16 больных была достигнута полная ремиссия, у 2 больных (12,5%) констатирована стабилизация заболевания.
Терапевтический эффект антибиотикотерапии реализовался постепенно. Нами установлена последовательность исчезновения проявлений болезни. Первыми ликвидировались клинические симптомы: боль, изжога, тошнота, желудочный дискомфорт.
Вслед за эрадикацией H. pylori постепенно уменьшались визуальные эндоскопические проявления опухолевого поражения: сокращались размеры опухолевого поражения, подслизистой инфильтрации, уменьшался калибр складок слизистой, происходило рубцевание специфических язвенных дефектов, затем восстанавливалась нормальная архитектоника слизистой, исчезала деформация стенок желудка.
Необходимо акцентировать внимание на том, что сроки наступления полного терапевтического эффекта весьма вариабельны. Полная ремиссия, подтвержденная гистологическим и иммунологическим исследованием гастробиоптатов, была диагностирована у больных, получавших антихеликобактерное лечение, в сроки от 2 до 10 месяцев (медиана 5,5 месяцев).
Это означает, что лечение мелкоклеточных MALT-лимфом с применением антихеликобактерных препаратов — это терапия, осуществленная всего за 10–14 дней, но требующая в последующем взвешенного динамического наблюдения и корректной оценки происходящих изменений. Темп наступления полного клинического благополучия является косвенным признаком прогнозирования терапевтического эффекта.
Из 14 больных с подтвержденной полной ремиссией вследствие антихеликобактерной терапии только у одной больной в возрасте 51 год был констатирован рецидив заболевания при контрольном обследовании через 7 месяцев после окончания лечения без каких-либо клинических проявлений. Трактовка эндоскопической картины была сложной: осуществлялась дифференциальная диагностика между эрозивным гастритом и минимальными проявлениями лимфомы. Рецидив был подтвержден иммуноморфологическими исследованиями. В последующем больная получала последовательное лечение Лейкераном (хлорамбуцил), COP с эффектом, который расценен нами как стабилизация заболевания. Учитывая клиническое благополучие, а также наличие тяжелой сопутствующей патологии, было решено хирургическое лечение не применять, а больную оставить под динамическим наблюдением. В течение последующих 36 месяцев больной проводится регулярное обследование (каждые 4–5 месяцев). За этот период наблюдения прогрессирования заболевания не наступило по настоящее время.
Это наблюдение демонстрирует особое свойство мелкоклеточной MALT-лимфомы. Сочетание клинического благополучия с объективными данными стабилизации позволяет длительно наблюдать за больными на фоне проведения регулярного полноценного обследования.
Таким образом, антихеликобактерная терапия правомочна и эффективна при первичных MALT-лимфомах желудка, но при обязательном строгом соблюдении показаний к ее использованию — I стадия процесса с небольшим локализованным поражением слизистого и подслизистого слоев при H. pylori-позитивных опухолях. Обязательным является динамическое исследование опухолевого субстрата на наличие H. pylori, эрадикация которого необходима для реализации противоопухолевого эффекта. Отсутствие эрадикации H. pylori требует использования химиотерапии с повторными курсами антибиотикотерапии.